انسولین یک ابزار نجاتبخش و حیاتی برای میلیونها نفر در سراسر جهان است که زندگی با دیابت را ممکن میسازد. اگر اخیراً مجبور به شروع تزریق شدهاید، ممکن است احساس نگرانی، استرس یا سردرگمی داشته باشید که کاملاً طبیعی است. خبر خوب این است که با دریافت آموزشهای مناسب و استفاده از تکنیک درست، تزریق انسولین به یک عادت روزمره ساده تبدیل میشود که کنترل کامل زندگی شما را به خودتان بازمیگرداند. این راهنمای جامع دقیقاً مانند یک مشاور متخصص و دلسوز در کنار شماست تا از محاسبه دوز و شناسایی انواع انسولین تا انتخاب محل تزریق، هر آنچه را که باید بدانید، با زبانی ساده و کاربردی توضیح دهد.
بسیاری از افراد هنگام مصرف انسولین برای اولین بار عوارض جانبی را تجربه می کنند که یکی از آنها حالت تهوع است. متخصص برای کمک به چنین بیمارانی داروهای ضد تهوع را برای رفع این شرایط در بیمار تجویز می کند. اما در واقع تنها مشکل این است که انسولین تحت بیمه به بیماران داده نمی شود و بیماران دیابتی باید آن را رایگان دریافت کنند و این دارو بسیار گران است. یکی از مهم ترین نکاتی که در مورد تزریق انسولین باید به آن اشاره کرد این است که بیمار باید روش صحیح تزریق انسولین را بداند. در ادامه با ما در تیم خدمات پرستاری در منزل ارسطو همراه باشید تا روش صحیح تزریق انسولین را بیاموزیم.
انسولین چیست و چگونه قند خون را تنظیم میکند؟
انسولین هورمونی حیاتی است که به طور طبیعی توسط پانکراس تولید میشود و وظیفه اصلی آن تنظیم سطح گلوکز (قند) خون است. میتوان انسولین را به عنوان یک «کلید» در نظر گرفت که به سلولهای بدن، بهویژه بافتهای عضلانی و چربی، اجازه میدهد تا گلوکز موجود در جریان خون را جذب کرده و آن را برای تولید انرژی مصرف یا ذخیره کنند. در واقع، این فرآیند مانع از تجمع بیش از حد قند در خون میشود، وضعیتی که در طولانی مدت به عروق، اعصاب و اندامهای حیاتی بدن آسیب میزند.
نقش انسولین فراتر از کنترل جذب سلولی گلوکز است. این هورمون بر فعالیتهای آنزیمی و سنتز پروتئین نیز تأثیر میگذارد و به بدن در مدیریت و ذخیرهسازی مؤثر انرژی کمک میکند. شایان ذکر است که سبک زندگی و وضعیت فیزیکی فرد تأثیر مستقیمی بر نحوه عملکرد انسولین دارد. مقاومت به انسولین اغلب با افزایش بافت چربی، به ویژه چربی احشایی (چربی دور شکم)، مرتبط است. کاهش توده چربی در بدن، حساسیت سلولها به انسولین را بهبود میبخشد و شانس ابتلا به دیابت نوع ۲ و مقاومت به انسولین را کاهش میدهد. اینجاست که مشخص میشود، مدیریت موفق دیابت یک کار تیمی بین دارو، رژیم غذایی و فعالیت بدنی است.
چه کسانی به تزریق انسولین نیاز دارند؟
نیاز به انسولین در بیماران دیابتی بر اساس نوع بیماری آنها تعیین میشود و درک این تفاوت برای مدیریت روانشناختی درمان ضروری است.
دیابت نوع ۱ (T1D):
افراد مبتلا به دیابت نوع ۱ باید به طور روزانه و مادامالعمر انسولین تزریق کنند، زیرا بدن آنها به دلیل تخریب سلولهای بتا در پانکراس، قادر به تولید انسولین نیست. در این شرایط، انسولین تزریقی جایگزین حیاتی هورمون طبیعی بدن است و قطع آن بههیچوجه امکانپذیر نیست.
دیابت نوع ۲ (T2D):
بیماران دیابت نوع ۲ ممکن است در ابتدا تنها با تغییرات سبک زندگی، رژیم غذایی و داروهای خوراکی قند خون خود را کنترل کنند. اما دیابت نوع ۲ یک بیماری پیشرونده است؛ با گذشت زمان، مقاومت بدن به انسولین افزایش یافته و یا پانکراس در تولید انسولین کافی شکست میخورد. در این مرحله، برای حفاظت از اندامها و جلوگیری از عوارض، تزریق انسولین (معمولاً با انسولین پایه آغاز میشود) ضروری میگردد. شروع تزریق در دیابت نوع ۲ نباید به عنوان شکست تلقی شود، بلکه یک استراتژی هوشمندانه و حیاتی برای حفظ سلامت و کیفیت زندگی است.
امکان قطع انسولین در T2D:
بسیاری از بیماران دیابت نوع ۲ امیدوارند که روزی بتوانند تزریق انسولین را متوقف کنند. در حالی که قطع انسولین برای دیابت نوع ۱ غیر ممکن است، در دیابت نوع ۲ این امکان در شرایط خاص و تحت نظارت دقیق پزشکی وجود دارد. مداخلات شدید در سبک زندگی یا روشهای پیشرفتهتر (مانند روشهایی که غشای مخاطی روده کوچک را برای بهبود مقاومت به انسولین از بین میبرند) میتوانند در ۹۰ درصد بیماران پس از یک سال، قند خون را تثبیت کرده و نیاز به انسولین تزریقی را به تعویق انداخته یا حتی متوقف سازند. با این حال، مهمترین نکته این است که بیمار هرگز نباید بدون دستور و مشورت پزشک متخصص خود، تزریق انسولین را قطع کند. تزریق انسولین اعتیادآور نیست و صرفاً یک جایگزین هورمونی برای عملکرد از دست رفته بدن است.
روش های تزریق انسولین
روش های مختلفی برای تزریق انسولین وجود دارد. قلم های انسولین، پمپ های انسولین و دستگاه های تزریق انسولین ابزار دریافت انسولین هستند. پس از ویزیت پزشک در منزل به شما کمک می کنیم تا بهترین روش را برای خود انتخاب کنید. استفاده از سرنگ ساده ترین راه برای تزریق انسولین است. این روش نسبت به روش های دیگر ارزان تر بوده و شرکت های بیمه معمولا آن را پوشش می دهند. البته این نکته را نباید فراموش کنیم که نحوه تزریق انسولین با سرنگ ها از نظر مقدار انسولین تزریقی و اندازه سوزن متفاوت هستند.
سوزن از پلاستیک ساخته شده اند و پس از استفاده باید دور ریخته شوند. قبلا برای تزریق انسولین از یک سوزن 12.7 میلی متری استفاده می شد. مطالعات اخیر نشان داده است که استفاده از سوزن های ظریف 4، 6 و 8 میلی متری بسته به اندازه توده بدن به همان اندازه موثر است. در نتیجه امروزه تزریق انسولین کمتر از همیشه دردناک شده است.
محل تزریق دقیق انسولین
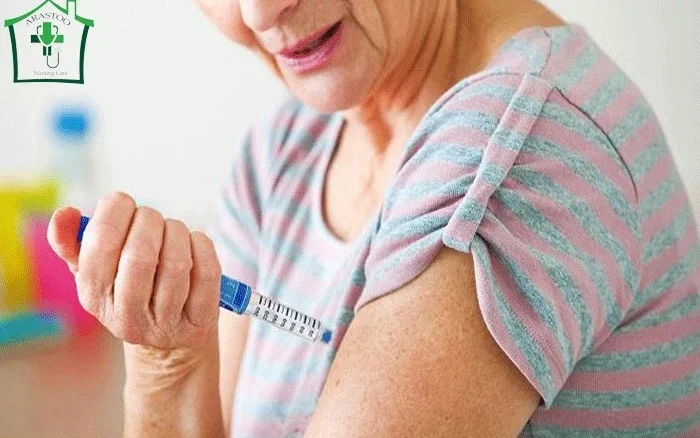
انسولین به صورت زیر جلدی به بافت چربی زیر پوست تزریق می شود. در این نوع تزریق از یک سوزن کوتاه برای تزریق انسولین به لایه چربی بین پوست و ماهیچه ها استفاده می کنند. انسولین باید به بافت چربی که درست در زیر پوست قرار گرفته تزریق شود. اگر انسولین را به عمق ماهیچه های خود تزریق کنید، بدن شما آن را بسیار سریعتر جذب می کند. این روش تزریق معمولاً دردناکتر بوده و باعث از بین رفتن سریع انسولین میشود. حتی تزریق عمیق انسولین می تواند باعث کاهش بیش از حد قند خون شود.
اگر هر روز انسولین دریافت می کنید، باید محل تزریق را تغییر دهید. انجام این کار مهم است، زیرا استفاده مداوم از محل تزریق می تواند منجر به “لیپودیستروفی پیش رونده” شود. در این صورت چربی زیر پوست از بین می رود و یا بد تولید می شود. همین موضوع باعث چاقی یا افسردگی در فرد شده و مانع جذب انسولین خواهد شد. پرستار سالمند در منزل می تواند نقاط مختلفی را روی شکم بیمار برای تزریق انتخاب کند و هر بار چند سانتی متر از نقطه تزریق قبلی فاصله بگیرد. همچنین می تواند از سایر قسمت های بدن مانند ران، بازو و باسن برای تزریق استفاده کند.
محل تزریق انسولین در شکم
شکم بهترین ناحیه برای تزریق انسولین است زیرا سرعت جذب در این ناحیه سریعتر و از همه نقاط پایدارتر است. به همین دلیل، شکم معمولاً به عنوان بهترین محل برای تزریق انسولینهای سریعالاثر (بولوس) پیش از غذا انتخاب میشود. برای تزریق در شکم، باید حتماً از ناف فاصله گرفت. محل تزریق باید حداقل ۵ سانتیمتر دورتر از ناف و همچنین دور از خط برشهای جراحی یا نواحی کبود، سفت یا آسیبدیده انتخاب شود.
عوارض تزریق انسولین در شکم عمدتاً ناشی از خطای تکنیکی است. مهمترین عارضه موضعی، لیپوهیپرتروفی است که در صورت تزریق مکرر در ناحیهای ثابت از شکم رخ میدهد. برای جلوگیری از این عارضه، چرخش منظم ناحیه تزریق حیاتی است.
محل تزریق انسولین در ران
محل مناسب تزریق در ران، در قسمت بالایی و بیرونی، بین لگن و زانو است. جذب انسولین در ران نسبت به شکم کندتر و آهستهتر است. این ویژگی به این معنی است که ران گزینهای ایدهآل برای تزریق انسولینهای طولانیاثر (بازال) است؛ بهخصوص دوزهای شبانه، زیرا به دارو اجازه میدهد تا به آرامی و به طور یکنواخت در طول شب آزاد شود. برای تزریق در ناحیه ران، می توانید در قسمت بالا و خارج ران، در ناحیه ای حدود 10 سانتی متر زیر لگن و 10 سانتی متر بالای زانو تزریق کنید.
یکی از نکات کلیدی که متخصصان همواره بر آن تأکید میکنند، استفاده از سیستم چرخشی محل تزریق است. اگر انسولین در یک نقطه به طور مداوم تکرار شود، بافت چربی زیر پوست ضخیم و سفت (لیپوهیپرتروفی) میشود. تزریق در این بافت آسیبدیده، جذب انسولین را کاهش میدهد و منجر به نوسانات خطرناک قند خون (بالا رفتنهای ناگهانی قند) میشود. بهترین راهکار برای مقابله با این مشکل، استفاده منظم از تمامی نقاط مجاز تزریق و اجتناب از تزریق مجدد در یک نقطه تا زمان بهبودی کامل است.
زاویه تزریق انسولین در بازو
برای تزریق بازو، چربی را در پشت بازو بین شانه و آرنج بزنید. در صورتی که در ابتدای راه هستید و هنوز نمی دانید که چطور باید این کار را انجام دهید بهتر است از تزریقات در منزل مرکز ارسطو کمک بگیرید.
تزریق انسولین در ناحیه بازو معمولاً در بخش خارجی و پشتی بازو، جایی که بافت چربی زیرجلدی بیشتری وجود دارد، انجام میشود. برای اطمینان از ورود صحیح دارو به لایه زیرجلدی و جلوگیری از تزریق در عضله، توصیه میشود سوزن با زاویهای حدود ۴۵ درجه وارد پوست گردد. در افرادی که بافت چربی کافی دارند و از سوزنهای کوتاه (۴ تا ۶ میلیمتر) استفاده میکنند، تزریق با زاویه ۹۰ درجه نیز امکانپذیر است. در مواردی که فرد لاغر است یا ضخامت چربی در ناحیه بازو کمتر باشد، گرفتن چین پوستی و انتخاب زاویه ۴۵ درجه اهمیت بیشتری پیدا میکند. رعایت این نکات علاوه بر کاهش درد و ناراحتی، موجب جذب بهتر انسولین و پیشگیری از عوارضی مانند کبودی یا ورود ناخواسته به عضله خواهد شد.
| محل تزریق | سرعت جذب | توضیحات فنی/کاربردی | مناسب برای |
| شکم (اطراف ناف) | سریعترین و پایدارترین | ۵ سانتیمتری دور از ناف. ایده آل برای اثربخشی سریع. | انسولینهای سریعالاثر (بولوس) |
| بازوها (پشت، بخش بالایی) | متوسط | مناسب برای تزریق توسط مراقب یا دوزهای ترکیبی. | انسولینهای بولوس یا بازال (طولانیاثر) |
| رانها (بیرونی، بالایی) | کندتر | جذب آهسته و یکنواخت. ناحیه بین لگن و زانو. | انسولینهای طولانیاثر (بازال، دوز شبانه) |
| باسن | کندترین | لایه چربی ضخیمتر، جذب کند و طولانی مدت. | انسولینهای طولانیاثر |
نکات مهم برای عدم فرو رفتن سوزن انسولین در دست
تزریق انسولین باید فقط در بافت چربی زیر پوست صورت گیرد و تزریق در عضله ریسک هیپوگلیسمی ناگهانی را افزایش میدهد. انتخاب درست طول سوزن و زاویه تزریق، کلید جلوگیری از تزریق عضلانی است:
- انتخاب طول سوزن: مطالعات اخیر نشان میدهند که سوزنهای کوتاه (۴ یا ۶ میلیمتری) برای اکثر افراد (صرف نظر از وزن و سن) مناسب هستند، زیرا نفوذ به لایه چربی را تضمین میکنند. استفاده از سوزنهای بلندتر (۸ یا ۱۲ میلیمتری) به جز در افراد با توده چربی بسیار زیاد، میتواند ریسک تزریق عضلانی را به شدت بالا ببرد.
- زاویه تزریق:
- اگر از سوزنهای کوتاه (۴ یا ۶ میلیمتری) استفاده میکنید، تزریق باید با زاویه ۹۰ درجه (عمود) انجام شود تا به لایه زیرجلدی برسد.
- برای افراد لاغر یا در صورت استفاده از سوزنهای بلندتر، باید یک چین پوستی با دو انگشت ایجاد شود و تزریق با زاویه ۴۵ درجه صورت گیرد تا انسولین به طور مطمئن در لایه چربی تخلیه شود.
- تزریق آهسته: پس از فرو بردن سوزن و فشار دادن دکمه قلم یا پیستون سرنگ، حدود ۶ تا ۱۰ ثانیه صبر کنید تا انسولین به تدریج و به آرامی در بافت زیر پوست تخلیه شود. تزریق سریع میتواند دردناک باشد و باعث برگشت انسولین یا آسیب بافتی شود.
اگر انسولین در رگ تزریق شود چه میشود؟
اگر انسولین به جای زیر پوست، مستقیم در رگ تزریق شود، خیلی سریع وارد جریان خون میشود و همین سرعت جذب بالا میتواند خطرناک باشد. در چنین شرایطی قند خون به طور ناگهانی پایین میآید و فرد دچار علائمی مثل لرزش، تعریق، تپش قلب و گرسنگی شدید میشود. اگر مقدار انسولین زیاد باشد یا رسیدگی به موقع انجام نشود، امکان دارد فرد به گیجی، تاری دید، تشنج یا حتی بیهوشی برسد. تزریق وریدی انسولین تنها در شرایط خاص پزشکی و آن هم در بیمارستان انجام میشود، چون نیاز به کنترل دقیق قند خون دارد. بنابراین هرگز نباید در منزل یا بدون تجویز پزشک انسولین را داخل رگ تزریق کرد، چون این کار میتواند تهدیدکننده جان باشد. انسولین همیشه باید طبق دستور پزشک و به شکل زیرجلدی تزریق شود تا جذب آن آرام و کنترلشده باشد.
این جذب سریع و غیرقابل کنترل، منجر به افت ناگهانی و فاجعهآمیز قند خون (هیپوگلیسمی شدید و شوک) میشود که در اغلب موارد جان بیمار را به طور مستقیم تهدید میکند. تزریق وریدی انسولین تنها در شرایط بسیار اورژانسی، تخصصی و تحت نظارت مداوم در محیط بیمارستانی و توسط کادر درمانی مجرب انجام میپذیرد و در خانه مطلقاً ممنوع است. رعایت زاویه صحیح و طول سوزن، تضمین میکند که این خطای خطرناک رخ ندهد.
خون امدن محل تزریق انسولین
پس از تزریق انسولین، مشاهده مقدار اندکی خون در محل ورود سوزن امری شایع و معمولاً بیخطر است. این وضعیت اغلب به دلیل آسیبدیدن رگهای خونی کوچک زیر پوست رخ میدهد. در چنین شرایطی، خونریزی معمولاً محدود بوده و با وارد کردن فشار ملایم توسط گاز استریل یا پنبه بهسرعت متوقف میشود. در برخی موارد امکان دارد کبودی مختصری در اطراف محل تزریق ایجاد شود که بهطور طبیعی ظرف چند روز برطرف خواهد شد. بروز این حالت هیچگونه تأثیری بر میزان جذب انسولین و عملکرد آن در بدن ندارد. با این حال، در صورتی که خونریزی شدید باشد، تداوم یابد یا به دفعات زیاد تکرار شود، لازم است روش تزریق، انتخاب محل مناسب و نوع سوزن توسط پزشک یا پرستار مورد بازبینی قرار گیرد. رعایت اصل چرخش محل تزریق و استفاده صحیح از سوزنهای استاندارد، از راهکارهای پیشگیریکننده در این زمینه به شمار میرود.
هر واحد انسولین چقدر قند را پایین میاورد؟
محاسبه دوز دقیق انسولین یکی از ظریفترین و حیاتیترین بخشهای مدیریت دیابت است و باید کاملاً شخصیسازی شود. درک تأثیر یک واحد انسولین بر قند خون (که در اصطلاح فنی به آن ضریب حساسیت انسولین یا ISF گفته میشود) برای بیمارانی که از انسولینهای سریعالاثر استفاده میکنند، ضروری است.
به طور متوسط و به عنوان یک قانون کلی، هر واحد انسولین سریعالاثر (بولوس) میتواند سطح قند خون را بین ۳۰ تا ۵۰ میلیگرم بر دسیلیتر (mg/dL) کاهش دهد. این عدد میتواند راهنمای خوبی برای دوزهای تصحیحی باشد، اما عوامل متعددی بر میزان دقیق کاهش قند خون تأثیر میگذارند:
- توده بدنی و حساسیت: افرادی که دارای وزن بالاتر یا مقاومت به انسولین بیشتری هستند (مانند بسیاری از بیماران دیابت نوع ۲)، برای دستیابی به همان میزان کاهش قند خون، به دوز بیشتری از انسولین نیاز خواهند داشت. در مقابل، افراد لاغرتر یا نوجوانان ممکن است به انسولین حساسیت بالاتری نشان دهند.
- نوع انسولین: ضریب حساسیت (ISF) عمدتاً برای انسولینهای سریعالاثر محاسبه میشود، زیرا هدف این انسولینها، کاهش فوری قند خون است. انسولین پایه (بازال) به دلیل جذب طولانی و یکنواخت، معمولاً در این محاسبات لحاظ نمیشود.
- فعالیت بدنی: فعالیتهای ورزشی باعث میشوند سلولها گلوکز بیشتری مصرف کنند و حساسیت بدن به انسولین افزایش یابد. بنابراین، تزریق انسولین قبل از یا بعد از ورزش شدید میتواند منجر به افت قند خون بیشتری شود.
متخصصان غدد برای محاسبه دقیق این ضریب، از فرمولهای پیشرفتهای مانند «قاعده ۱۸۰۰» استفاده میکنند که در آن عدد ۱۸۰۰ بر کل دوز انسولین روزانه (TDD) تقسیم میشود. این فرمولها ابزاری شخصیسازی شده برای تعیین دوزهای تصحیحی هستند و بیمار باید نحوه استفاده از آنها را با مشورت پزشک خود بیاموزد.
اگر انسولین در یخچال نباشد چه میشود؟
انسولین یک ماده بسیار حساس است و نگهداری نادرست میتواند اثربخشی آن را به طور کامل از بین ببرد و منجر به کنترل ضعیف قند خون شود.
- انسولین باز نشده: ویالها و قلمهای انسولین که هنوز استفاده نشدهاند، باید حتماً در دمای یخچال (بین ۲ تا ۸ درجه سانتیگراد) و دور از نور نگهداری شوند.
- حساسیتهای حرارتی: انسولین به شدت به دو چیز حساس است: یخزدگی و گرمای شدید. اگر انسولین یخ بزند یا در معرض گرمای بالا (مانند قرار گرفتن در معرض نور خورشید، کنار شوفاژ یا در ماشین در هوای گرم) قرار گیرد، ساختار شیمیایی آن تغییر کرده و کارایی خود را از دست میدهد. انسولینی که اثربخشی خود را از دست داده باشد، نمیتواند قند خون را به درستی کنترل کند.
- انسولین باز شده: پس از اولین استفاده، انسولین میتواند به مدت حدود ۲۸ روز در دمای اتاق (حدود ۱۵ تا ۲۵ درجه سانتیگراد) یا در یخچال نگهداری شود. تزریق انسولین در دمای اتاق معمولاً کمتر دردناک است.
- جابجایی در سفر: هنگام سفر، انسولین باید در کیفهای خنککننده مخصوص نگهداری شود، اما باید مراقب بود که با یخ تماس مستقیم نداشته باشد تا یخ نزند.
علت بالا رفتن قند بعد از تزریق انسولین چیست؟
اگر پس از تزریق انسولین، قند خون شما نه تنها پایین نیامد بلکه افزایش یافت یا ثابت ماند، چندین دلیل فنی یا بیولوژیکی میتواند در پس این مشکل باشد. در درجه اول، باید کیفیت جذب را بررسی کرد. تزریق مکرر انسولین در یک نقطه ثابت، باعث بروز عارضهای به نام لیپوهیپرتروفی (تجمع و ضخیم شدن بافت چربی زیر پوست) میشود. این بافتهای سفت و آسیبدیده، جذب انسولین را بسیار کند یا غیرقابل پیشبینی میکنند، در نتیجه انسولین تزریق شده به موقع اثر نمیکند و قند خون افزایش مییابد.
دومین دلیل، خطای دوز یا نوع انسولین است. این خطا ممکن است ناشی از اشتباه در خواندن دوز روی سرنگ یا قلم انسولین، یا تزریق اشتباه یک نوع انسولین به جای دیگری باشد (مثلاً تزریق ۳۰ واحد انسولین طولانیاثر به جای سریعالاثر یا برعکس). همچنین، تزریق انسولین به داخل عضله به جای لایه چربی زیرپوستی نیز میتواند جذب دارو را نامنظم و ناکارآمد کند و کنترل قند را مختل سازد. علاوه بر این، عواملی مانند عفونتها، استرس شدید یا پدیدههای فیزیولوژیک (مانند پدیده سحرگاهی) میتوانند باعث افزایش قند خون شوند که ربطی به تکنیک تزریق ندارند.
نحوه تزریق انسولین
تکنیک تزریق انسولین به اندازه دوز تزریقی اهمیت دارد. تزریق اشتباه در محل نامناسب یا با زاویه غلط میتواند تأثیر دارو را به شدت کاهش داده یا جذب آن را غیرقابل پیشبینی کند. برای یادگیری نحوه تزریق انسولین مراحل زیر را دنبال کنید:
مرحله 1
تجهیزات لازم را آماده کنید:
- ظرف شیشه ای به نام ویال برای نگهداری دارو
- سوزن و سرنگ
- گاز پانسمان
- بانداژ
- پد الکلی
- ظروف مقاوم در برابر سوراخ شدن برای جمع آوری مناسب سوزن ها و سرنگ ها.
دست ها مخصوصا پشت دست ها، بین انگشتان و زیر ناخن هایتان را با آب گرم و صابون بشویید. مرکز کنترل و پیشگیری از بیماری (CDC) توصیه می کند که این کار را حداقل به مدت 20 ثانیه انجام دهید.
مرحلهٔ 2
سرنگ را در حالت عمودی (با سوزن رو به بالا) نگه دارید و پیستون را به سمت پایین بکشید تا پیستون به مقدار مورد نظر برای تزریق برسد.
مرحلهٔ 3
درپوش را از ویال و سوزن انسولین بردارید. اگر این بطری قبلا استفاده شده است، درب بالایی را با یک پد الکلی یا سواب پنبه پاک کنید.
مرحله 4
سوزن را داخل ویال فرو کنید و پیستون را به سمت پایین فشار دهید تا هوا از سرنگ وارد ویال شود. سپس هوا با حجم انسولین از ویال جایگزین می شود.
مرحله 5
سوزن وقتی در ویال جا گرفت بهتر است آن را وارونه کنید. پیستون سرنگ را به سمت پایین بکشید تا قسمت بالای پیستون سرنگ به دوز مورد نظر روی سرنگ برسد.
مرحله 6
اگر حباب هایی در سرنگ وجود دارد، سرنگ را به آرامی فشار دهید تا حباب ها از بین بروند. پیستون سرنگ را فشار دهید تا بالون به ویال برگردد. دوباره پیستون را بکشید تا دوز صحیح را دریافت کنید.
مرحلهٔ ۷
سطوح پایین انسولین پیستون سرنگ را بیرون بکشید و سرنگ را با انگشتان خود طوری نگه دارید که انگار یک دارت در دست گرفته اید.
مرحلهٔ ۸
محل تزریق را با یک پد الکلی تمیز کنید و بگذارید چند ثانیه قبل از تزریق خشک شود.
مرحلهٔ ۹
برای جلوگیری از تزریق به عضله، چند اینچ از پوست محل تزریق را بین انگشتان خود فشار دهید و بلند کنید. سپس سوزن را با زاویه 90 درجه وارد و پیستون را فشار دهید و 10 ثانیه صبر کنید. با سوزن های کوچک، نیازی به بلند کردن پوست در ناحیه تزریق نیست.
مرحله 10
بلافاصله پس از وارد کردن سوزن و فشار دادن پیستون، پوست کشیده را آزاد کنید. بعد از تزریق محل را تمیز نکنید. در صورت مشاهده خونریزی در محل تزریق، آن را با فشار گاز سبک کنترل یا بانداژ کنید.
مرحله 11
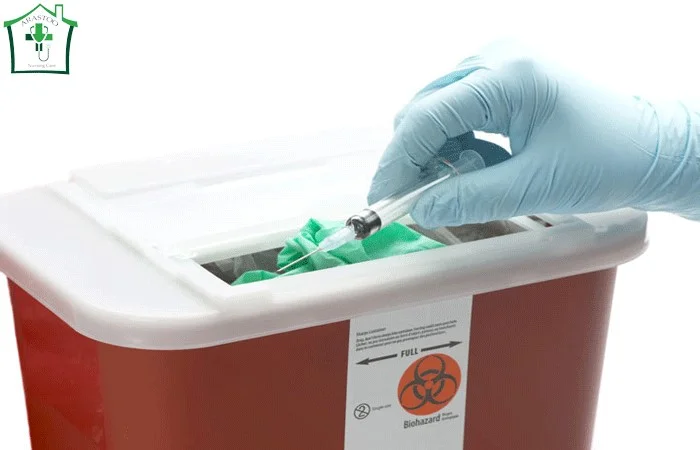
پس از استفاده، سوزن و سرنگ را در یک ظرف مقاوم در برابر سوراخ شدن قرار دهید.
نکات مهم در زمان تزریق انسولین
هورمونی که به سلول ها کمک می کند تا گلوکز (قند) را برای انرژی استفاده کند انسولین نام دارد. انسولین مانند کلیدی عمل می کند که به قند اجازه می دهد از خون وارد سلول ها شود. در دیابت نوع 1، بدن از تولید انسولین عاجز است. در دیابت نوع 2، بدن نمی تواند از انسولین به درستی استفاده کند. این باعث می شود که پانکراس انسولین مورد نیاز بدن را تولید نکند. دیابت معمولاً با رژیم غذایی مناسب، ورزش، درمان دارویی (تزریق مقدار لازم انسولین) کنترل می شود. اگر دیابت نوع 1 دارید، برای ادامه زندگی باید انسولین تزریق کنید و بهتر است نحوه تزریق انسولین را خودتان یاد بگیرید. ممکن است در ابتدا دشوار به نظر برسد، اما با کمک پزشک می توانید با موفقیت به خودتان انسولین تزریق کنید. اما اگر کودک انسولینی در منزل دارید بهتر است برای او یک پرستار کودک در منزل با تجربه استخدام کنید تا همیشه در کنار فرزندتان به او در این امر خطیر یاری کند.
برای تزریق آسان تر و موثرتر، نکات زیر را دنبال کنید:
- می توانید قبل از اینکه پوست را با الکل تمیز کنید، چند دقیقه با کیسه یخ بی حس کنید.
- برای استفاده از پد الکلی، قبل از تزریق صبر کنید تا الکل خشک شود. این می تواند احساس سوزش را کاهش دهد.
- از تزریق کردن انسولین به ریشه موهای بدن باید خودداری کرد.
- برای ردیابی محل تزریق، از پزشک خود بخواهید که محل های تزریق را روی بدنتان علامت گذاری کند.
- قبل از تزریق، حتما به طور دقیق کیفیت انسولین را بررسی کنید.
- اگر انسولین را در یخچال نگه داری می کنید، صبر کنید تا به دمای اتاق برسد.
- اگر انسولین کدر است، ویال را برای چند ثانیه بین کف دست خود بچرخانید تا محتویات مخلوط شوند. مراقب باشید آن را تکان ندهید.
- انسولین در مدت زمان کم بعد از خارج شدن از یخچال نباید کدر شود.
- از انسولین غلیظ، بافت دار و تغییر رنگ استفاده نکنید.
عوارض تزریق انسولین در بیماران دیابتی
تزریق انسولین یکی از روشهای اصلی درمان دیابت نوع یک و برخی بیماران مبتلا به دیابت نوع دو است، اما مانند هر روش درمانی میتواند با عوارضی همراه باشد. یکی از شایعترین عوارض، افت قند خون یا هیپوگلیسمی است که در اثر مصرف بیش از حد انسولین یا عدم مصرف بهموقع وعده غذایی رخ میدهد. در برخی بیماران، واکنشهای پوستی مانند قرمزی، خارش یا تورم در محل تزریق مشاهده میشود. ایجاد لیپوهایپرتروفی یا برجستگیهای چربی در اثر تزریق مکرر در یک نقطه نیز از دیگر عوارض شناختهشده است. کبودی و خونریزی خفیف در محل ورود سوزن میتواند اتفاق بیفتد، هرچند معمولاً بیخطر است. در موارد نادر، واکنشهای آلرژیک نسبت به انسولین یا مواد نگهدارنده آن گزارش شده است. افزایش وزن در طول درمان طولانیمدت نیز یکی از پیامدهای احتمالی مصرف انسولین به شمار میرود. رعایت تکنیک صحیح تزریق، تغییر منظم محل تزریق و پیروی از دستورات پزشک میتواند به میزان قابلتوجهی از بروز این عوارض جلوگیری کند.
۱. افت قند خون (هیپوگلیسمی):
هیپوگلیسمی شایعترین و در عین حال خطرناکترین عارضه انسولیندرمانی است. این حالت زمانی رخ میدهد که دوز انسولین تزریق شده بیش از نیاز بدن باشد یا بیمار پس از تزریق، غذای کافی مصرف نکند. علائم آن شامل لرزش بدن، تعریق سرد، اضطراب، سردرگمی، سرگیجه، خستگی و در موارد شدید، تشنج و از دست دادن هوشیاری است. بیماران باید همیشه ۱۵ گرم کربوهیدرات با جذب سریع (مانند نصف فنجان آب میوه یا نوشیدنی غیررژیمی) به همراه داشته باشند تا در صورت بروز علائم، بلافاصله آن را مصرف کنند.
۲. افزایش وزن:
انسولین یک هورمون آنابولیک است که به ذخیرهسازی گلوکز در بدن کمک میکند. بنابراین، افزایش وزن میتواند یکی از عوارض جانبی باشد. مدیریت دقیق رژیم غذایی و پایبندی به برنامه ورزشی در کاهش این عارضه نقش بسزایی دارد.
خطر عوارض تزریق زیاد انسولین
تزریق بیش از حد انسولین، که ممکن است به دلیل خطای محاسباتی، تزریق نوع اشتباه انسولین (مثلاً ۳۰ واحد سریعالاثر به جای طولانیاثر)، یا تزریق پیش از فعالیت بدنی شدید رخ دهد، خطر هیپوگلیسمی شدید را به طور چشمگیری افزایش میدهد. هیپوگلیسمی شدید میتواند تهدیدکننده زندگی باشد و به مراقبت فوری پزشکی نیاز دارد. متخصصان همواره تأکید میکنند که بیمار باید نحوه خواندن دقیق دوز را بیاموزد و زمانبندی تزریق انسولینهای سریعالاثر را با زمان خوردن غذا تنظیم کند.
مشکلات موضعی بعد از تزریق
خونریزی یا کبودی خفیف در محل تزریق معمولاً ناشی از آسیب به مویرگهای ریز زیر پوست است و خطری ندارد. برای کاهش احتمال بروز این مشکل، باید از سوزنهای نازک استفاده کرده و پس از خروج سوزن، محل تزریق را به آرامی با پنبه یا گاز، بدون مالش، فشار داد. همچنین، استفاده مکرر از سوزنهای کند یا با کیفیت پایین میتواند باعث پارگی بافت و کبودی شود.
لیپوهیپرتروفی
لیپوهیپرتروفی به معنای رشد غیرطبیعی و ضخیم شدن بافت چربی در ناحیه تزریق است که به دلیل تکرار تزریق در یک نقطه ثابت رخ میدهد. این تودههای سفت، بدخیم نیستند، اما باعث اختلال شدید در جذب انسولین میشوند. در نتیجه، انسولین به درستی جذب نمیشود و قند خون کنترل نمیشود. مهمترین راه پیشگیری و درمان لیپوهیپرتروفی، دوری از تزریق در ناحیه آسیبدیده و استفاده از تکنیک چرخش منظم محل تزریق است. بافت سفت شده معمولاً ظرف چند ماه، در صورت عدم تزریق مجدد، خود به خود بهبود مییابد.
بهترین نوع انسولین برای دیابت
انتخاب بهترین نوع انسولین برای بیماران مبتلا به دیابت، موضوعی کاملاً فردی و وابسته به شرایط بالینی بیمار است. انسولینها بهطور کلی به چند دسته تقسیم میشوند: انسولینهای کوتاهاثر و سریعالاثر برای کنترل قند خون پس از وعدههای غذایی، انسولینهای متوسطالاثر که پوشش طولانیتری ایجاد میکنند و انسولینهای طولانیاثر یا بازال که سطح پایهای انسولین بدن را تنظیم میکنند. در بسیاری از بیماران، ترکیب انسولین بازال و انسولین سریعالاثر بهترین نتیجه را در کنترل قند خون فراهم میآورد. انتخاب نوع مناسب انسولین به عواملی مانند سن بیمار، نوع دیابت، الگوی تغذیهای، سطح فعالیت بدنی و شرایط سلامتی عمومی بستگی دارد. پزشک متخصص غدد با بررسی این موارد، بهترین رژیم انسولین را برای هر بیمار تعیین میکند. بنابراین نمیتوان یک نوع انسولین خاص را برای همه بیماران بهعنوان بهترین گزینه معرفی کرد، بلکه درمان باید شخصیسازی و بر اساس نیازهای فردی تنظیم شود.
۱. انسولینهای سریعالاثر (بولوس):
این گروه (شامل فوق سریعالاثر مانند آسپارت، لیسپرو، و گلولیزین، و کوتاه اثر مانند رگولار) برای کنترل قند خونی که در پاسخ به وعدههای غذایی بالا میرود، استفاده میشوند. این انسولینها باید ۱۵ تا ۳۰ دقیقه قبل از غذا تزریق شوند تا همزمان با ورود گلوکز به خون شروع به کار کنند.
این نوع، انسولین «زمان غذا» یا «تصحیحی» است. انسولین بولوس (معمولاً سریعالاثر) قبل از وعدههای غذایی تزریق میشود تا از افزایش شدید قند خون پس از ورود کربوهیدراتها جلوگیری کند. همچنین از انسولین بولوس برای “تصحیح” افزایشهای غیرمنتظره قند خون (هایپرگلیسمی) استفاده میشود.
۲. انسولینهای پایه (بازال):
این انسولینها (شامل متوسطاثر مانند NPH و طولانیاثر مانند لانتوس یا دتمیر) دارای عملکردی یکنواخت و بدون اوج مشخص هستند. هدف آنها تثبیت سطح قند خون در طول روز، بین وعدههای غذایی و به ویژه در شب است. این نوع، انسولین «پسزمینه» یا «پایه» نامیده میشود. وظیفه اصلی آن کنترل تولید گلوکز توسط کبد و حفظ سطح قند خون در یک حد نرمال در زمانهایی است که فرد غذا مصرف نمیکند (مثل شب یا بین وعدههای اصلی). انسولین بازال معمولاً یک یا دو بار در روز تزریق میشود و فاقد اوج عمل مشخص است تا یک پوشش قندی یکنواخت فراهم کند.
در یک رژیم انسولیندرمانی فشرده، معمولاً از ترکیب این دو نوع انسولین استفاده میشود تا عملکرد طبیعی پانکراس تقلید شود:
| نوع انسولین | مثالهای رایج | شروع اثر (Onset) | زمان اوج اثر (Peak) | مدت اثر (Duration) | نقش اصلی |
| فوق سریعالاثر | آسپارت، لیسپرو | ۵ تا ۱۵ دقیقه | ۱ تا ۱.۵ ساعت | ۳ تا ۴ ساعت | کنترل قند وعده غذایی (بولوس) |
| کوتاه اثر (رگولار) | رگولار | ۳۰ تا ۶۰ دقیقه | ۲ تا ۴ ساعت | ۶ تا ۸ ساعت | کنترل قند وعده غذایی (بولوس) |
| متوسطاثر | NPH | ۱ تا ۲ ساعت | ۴ تا ۱۲ ساعت | ۱۸ تا ۲۴ ساعت | تأمین قند پایه (بازال) |
| طولانیاثر | لانتوس، دتمیر | ۱.۵ تا ۲ ساعت | فاقد اوج مشخص | ۱۸ تا ۲۴ ساعت | تأمین قند پایه (بازال) |
درمان قطعی مقاومت به انسولین و زمان شروع تزریق در دیابت نوع ۲
مقاومت به انسولین (زمانی که سلولها به انسولین تولید شده پاسخ نمیدهند) زمینهساز اصلی دیابت نوع ۲ است. بسیاری از بیماران به دنبال درمان «قطعی» این وضعیت هستند. واقعیت این است که هیچ داروی واحدی نمیتواند مقاومت به انسولین را به طور کامل درمان کند اما میتوان آن را به شدت مدیریت کرد:
- مدیریت سبک زندگی: کاهش وزن و حفظ آن در محدوده نرمال، موثرترین راهکار است. تحقیقات نشان دادهاند که کاهش تنها ۵ تا ۷ درصدی وزن بدن میتواند به طور قابل توجهی خطر مقاومت به انسولین و پیشرفت دیابت را کاهش دهد. همچنین، رژیم غذایی حاوی فیبر بالا و چربیهای سالم و پرهیز از غذاهای فرآوریشده حیاتی است.
- درمان دارویی: داروی متفورمین اولین خط دفاعی است که با بهبود عملکرد انسولین و کمک به خروج گلوکز از جریان خون، مقاومت به انسولین را کاهش میدهد.
زمان شروع تزریق در دیابت نوع ۲:
تصمیم برای شروع انسولیندرمانی در دیابت نوع ۲ زمانی اتخاذ میشود که رژیم غذایی، ورزش و داروهای خوراکی نتوانستهاند قند خون بیمار را به اهداف تعیینشده برسانند. در این حالت، پزشکان معمولاً درمان را با یک تزریق روزانه انسولین بازال (پایه) آغاز میکنند تا قند ناشتا و نوسانات شبانه کنترل شود. این کار از پیشرفت بیماری و آسیب به اندامهای حیاتی جلوگیری میکند.
علاوه بر چالشهای فیزیکی، بیماران دیابتی اغلب با چالشهای روانی بزرگی روبهرو هستند. استرس و افسردگی در حدود ۲۵٪ از افراد مبتلا به دیابت نوع ۲ مشاهده میشود و میتواند مانع بزرگی برای خودمراقبتی و پایبندی به برنامه تزریق انسولین باشد. مهم است که بیماران بدانند هدف نهایی نه تنها کنترل A1C، بلکه کاهش نوسانات شدید قند خون است؛ زیرا این نوسانات میتوانند بسیار خطرناک بوده و به طور مستقل خطر عوارض قلبی و عروقی را افزایش دهند. آموزش مستمر (حداقل ۱۰ ساعت در سال)، به بیماران کمک میکند تا مهارتهای خودمراقبتی را کسب کرده و بر ترسهای روانی غلبه کنند.
از بینبردن سوزن، سرنگ و تیغ انسولین پس از تزریق
پس از تزریق سرنگ، سوزن و تیغ را دور بریزید. سوزن ها و سرنگ ها برای محیط زیست خطرناک هستند و باید به درستی دور ریخته شوند. طبق گزارش آژانس حفاظت از محیط زیست ایالات متحده، مردم سالانه بیش از 3 میلیارد سوزن و سرنگ استفاده می کنند. این محصولات برای افراد دیگر خطرناک هستند و پس از استفاده باید به درستی دور ریخته شوند. شما باید قوانین دفع این مواد را بدانید.
شما در مدیریت دیابت و استفاده از انسولین تنها نیستید. قبل از شروع انسولین درمانی، پزشک و پرستار شما را با این کار آشنا خواهند شد. اگر برای اولین بار انسولین تزریق می کنید و مشکل یا سوالی دارید، برای مشاوره و راهنمایی با پزشک خود تماس بگیرید.
تزریقات ایمن انسولین در منزل توسط ارسطو
مدیریت دیابت یک فرآیند پیچیده است که نیازمند دقت فنی بالا و آموزش مستمر است. از آنجایی که بیش از ۸۰ درصد مدیریت دیابت بر عهده خود بیمار است، خدمات تخصصی پرستاری در منزل میتواند نقشی حیاتی در تضمین ایمنی و اثربخشی تزریقات انسولین ایفا کند.
استفاده از خدمات پرستاری در منزل توسط یک مرکز معتبر و متخصص مانند ارسطو، نه تنها تزریق دارو را انجام میدهد، بلکه تضمین میکند که کل فرآیند مدیریت انسولین به بهترین شکل ممکن صورت پذیرد.
- تضمین دقت فنی و استانداردسازی: یک پرستار مجرب، بر خلاف افراد عادی، با تمامی تکنیکهای صحیح تزریق (از جمله انتخاب طول و زاویه مناسب سوزن، اطمینان از خروج هوا، و تزریق آهسته) آشناست و آن را به صورت استاندارد اجرا میکند. این دقت فنی، احتمال خطاهای رایج مانند تزریق عضلانی یا تزریق سریع را به حداقل میرساند.
- پیشگیری از لیپوهیپرتروفی: بزرگترین چالش فنی در درازمدت، لیپوهیپرتروفی است که نوسانات قند خون را به دنبال دارد. پرستاران ارسطو با اجرای طرح چرخشی محل تزریق در تمامی نقاط مجاز (شکم، ران و بازو)، از تزریق مکرر در یک نقطه جلوگیری کرده و خطر بروز این عارضه را به صفر میرسانند.
- کاهش اضطراب بیمار: شروع تزریقات یا مواجهه با عوارض جانبی میتواند استرسزا باشد. حضور یک متخصص آموزشدیده در محیط آرام منزل، باعث افزایش اعتماد به نفس بیمار و خانواده شده و اضطراب ناشی از تزریقهای روزانه را کاهش میدهد.
پرسش و پاسخ
آیا تزریق انسولین اعتیادآور است؟
خیر، به هیچ وجه. این یک باور غلط و نگرانکننده در میان عموم مردم است. انسولین یک هورمون طبیعی است که در بدن همه افراد تولید میشود. در بیماران دیابتی (بهخصوص نوع ۱)، بدن قادر به تولید یا استفاده کافی از آن نیست، بنابراین انسولین تزریقی صرفاً نقش جایگزینی هورمونی را ایفا میکند تا نقص فیزیولوژیک بدن جبران شود. استفاده از انسولین یک نیاز حیاتی است، نه یک اعتیاد.
آیا میتوانم سوزن قلم انسولین را چند بار استفاده کنم؟
توصیه پزشکی اکیداً این است که سوزن قلم انسولین پس از هر بار تزریق دور انداخته شود و از یک سوزن استریل جدید استفاده گردد. استفاده مجدد از سوزن، باعث کند شدن نوک آن میشود که تزریق را دردناکتر کرده، به بافت آسیب میزند و خطر عفونت و مهمتر از همه، خطر بروز لیپوهیپرتروفی (تجمع چربی) را به شدت بالا میبرد. اگرچه برخی به دلایل اقتصادی نهایتاً تا ۴ بار از یک سوزن استفاده میکنند، اما باید دانست که با هر بار استفاده مجدد، بهداشت و ایمنی تزریق به خطر میافتد.
بهترین زمان برای تزریق انسولین سریعالاثر (بولوس) چه موقع است؟
انسولینهای فوق سریعالاثر (مانند لیسپرو و آسپارت) باید بین ۵ تا ۱۵ دقیقه قبل از شروع غذا تزریق شوند. هدف این است که زمان شروع اثر انسولین (Onset) با زمان ورود گلوکز غذا به جریان خون همپوشانی داشته باشد تا مانع از افزایش ناگهانی و شدید قند خون پس از خوردن غذا شود. تاخیر بیش از حد میتواند منجر به هایپرگلیسمی پس از غذا شود.
اگر انسولین را به اشتباه در عضله تزریق کنیم، چه اتفاقی میافتد؟
تزریق عضلانی باعث میشود انسولین سریعتر و اغلب غیرقابل پیشبینیتر از تزریق زیرجلدی جذب شود. این جذب شتابدار به شدت خطر افت ناگهانی و شدید قند خون (هیپوگلیسمی) را افزایش میدهد. همچنین، تزریق در عضله میتواند دردناکتر باشد. برای اجتناب از این خطا، لازم است حتماً از طول سوزن مناسب (۴ یا ۶ میلیمتری) استفاده شود و در صورت لاغری، پوست چین داده شده و تزریق با زاویه ۴۵ درجه انجام گیرد.
آیا تزریق انسولین باعث درد میشود؟
در حالت ایدهآل و با استفاده از تکنیک صحیح، تزریق انسولین نباید دردناک باشد. سوزنهای مدرن بسیار نازک طراحی شدهاند (با گیج بالا) که ورود آنها به پوست را آسان میکند. سوزش یا ناراحتی خفیف ممکن است به دلایلی مانند تزریق سریع، تزریق انسولین سرد (که به دمای اتاق نرسیده) یا تزریق در ناحیهای که قبلاً آسیب دیده (مانند محل کبودی یا لیپوهیپرتروفی) رخ دهد. رعایت تکنیک صحیح و اطمینان از اینکه انسولین به دمای اتاق رسیده باشد، درد را به حداقل میرساند.

0 دیدگاه