دانستنی های مهم درباره كمر درد و ديسك كمر
زمان تقریبی مطالعه: 18 دقیقهکمردرد یکی از شایعترین مشکلاتی است که زندگی میلیونها نفر در سراسر جهان را تحت تأثیر قرار میدهد. اگر شما نیز در ناحیه کمر یا پاهایتان احساس درد، بیحسی یا سوزش میکنید، تنها نیستید. بسیاری از این علائم میتواند ناشی از مشکلی در دیسکهای ستون فقرات باشند. درک ماهیت دیسک کمر، علائم هشداردهنده و راهحلهای درمانی آن میتواند نگرانی شما را به آگاهی عملی تبدیل کرده و به شما کمک کند تا مسیر بهبودی خود را با اطمینان بیشتری طی کنید. این راهنمای جامع بر اساس اطلاعات عملی و تجربیات پزشکی تدوین شده است تا به زبان ساده، آنچه را که لازم است درباره مدیریت این عارضه بدانید، در اختیارتان قرار دهد.
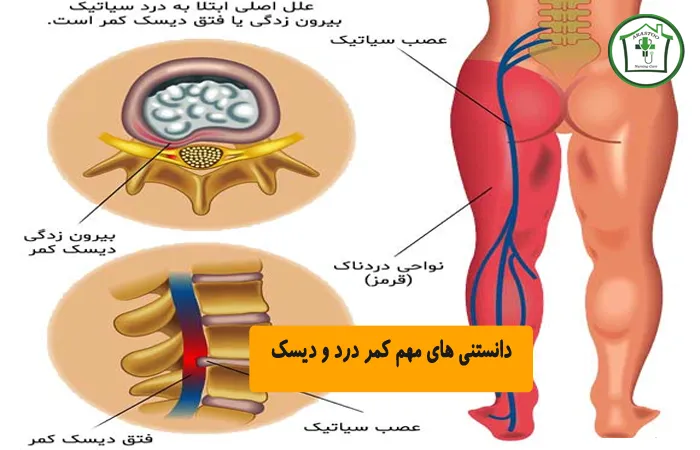
دیسک کمر چیست؟
ستون فقرات ما از مهرههای استخوانی تشکیل شده است که روی هم قرار گرفتهاند. در میان این مهرهها، ساختارهایی نرم و انعطافپذیر به نام دیسکهای بین مهرهای قرار دارند که نقشی حیاتی در عملکرد صحیح بدن ایفا میکنند. شناخت ساختار این دیسکها به ما کمک میکند تا بفهمیم که چرا و چگونه آسیب میبینند و چرا روند بهبودی آنها اغلب نیازمند صبر و اصلاح سبک زندگی است.
دیسکهای بین مهرهای چه نقشی در ستون فقرات دارند؟
وظیفه اصلی دیسکها در ستون فقرات، عمل کردن به عنوان جاذب شوک (بالشتک یا پد) است. آنها ضربات و نیروهایی را که در طول فعالیتهای روزمره مانند راه رفتن، دویدن یا پریدن به بدن وارد میشوند، جذب میکنند. این عملکرد بالشتکی اجازه میدهد تا مهرهها بتوانند نسبت به هم خم شوند و بچرخند و در نتیجه، ستون فقرات انعطافپذیری لازم برای حرکت را داشته باشد.
دیسکها همچنین از طریق دو صفحه غضروفی که آنها را به بدنه مهرههای بالا و پایین متصل میکند، مواد مغذی لازم برای حیات خود را دریافت و مواد زائد را دفع میکنند. با گذشت زمان و افزایش سن، میزان آب درون دیسکها کاهش مییابد و این کاهش آب، خاصیت ضربهگیری آنها را تضعیف میکند. زمانی که قدرت جذب شوک دیسک پایین میآید، فشار بیشتری به خود مهرهها و عضلات اطراف منتقل میشود که این امر میتواند روند فرسایش (دژنراسیون) و ساییدگی (آرتروز) مهرهها را تسریع کرده و منجر به بروز درد شود.
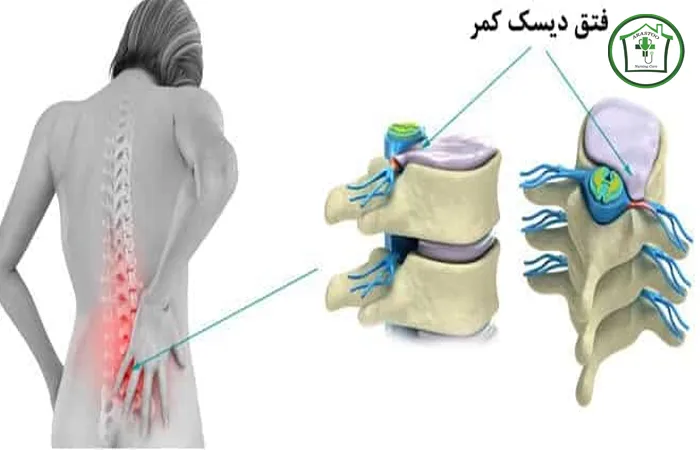
برآمدگی دیسک (Disc Bulge)
برآمدگی دیسک خفیف ترین نوع آسیب است و زمانی رخ میدهد که دیسک از محدودۀ طبیعی خود بیرون میزند، اما لایه بیرونی آن (آنولوس فیبروزوس) کاملاً سالم باقی مانده است. این وضعیت اغلب بدون علامت است، یا تنها ممکن است منجر به درد موضعی و خفیف شود.
بیرون زدگی یا فتق دیسک (Herniation)
در حالت فتق دیسک، لایه بیرونی دیسک آسیب دیده و پاره میشود و هسته ژلهای داخلی (نوکلئوس پولپوزوس) از این شکاف به بیرون نفوذ میکند. این ماده بیرونزده یا فتق یافته، به کانال نخاعی یا سوراخهای بینمهرهای فشار میآورد و موجب تحریک یا فشردگی ریشههای عصبی میشود. این وضعیت شایعترین علت درد شدید تیرکشنده (سیاتیک) است. فتق دیسک ممکن است به شکل «فتق حاوی» باشد که در آن دیسک صرفاً برآمده شده و تحت فشار است، یا به شکل «فتق غیر حاوی» که پارگی کامل رخ داده است.
پارگی دیسک یا فتق جداشونده (Sequestration)
پارگی دیسک شدیدترین نوع آسیب است و زمانی رخ میدهد که قطعهای از هسته داخلی (نوکلئوس پولپوزوس) کاملاً از دیسک جدا شده و در کانال نخاعی به صورت آزاد شناور شود. فتق جداشونده میتواند فشار بسیار زیادی به اعصاب وارد کرده و علائم عصبی شدیدی مانند از دست دادن قدرت حرکت و ضعف عضلانی در پی داشته باشد.
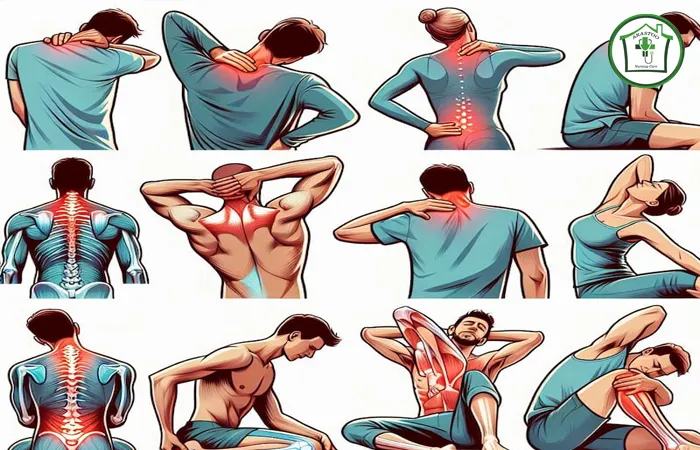
درد دیسک کمر به کجا میزند؟
اصلیترین علامت دیسک کمر، بهویژه در موارد فتق یا بیرونزدگی دیسک، دردی است که در مسیر عصب سیاتیک منتشر میشود. عصب سیاتیک از پایین کمر شروع شده و به سمت پاها امتداد مییابد. زمانی که دیسک فتق یافته به ریشههای این عصب فشار وارد میکند، درد به صورت تیرکشنده یا سوزشی شدید، از ناحیه کمر یا باسن آغاز شده و میتواند تا پشت ران، ساق پا و حتی کف یا انگشتان پا برسد. این درد عصبی معمولاً به صورت تیز، سوراخکننده، یا الکتریکی توصیف میشود.
محل دقیق انتشار درد و علائم میتواند نشاندهنده ریشه عصبی درگیر در ستون فقرات کمری باشد (مانند ریشههای عصبی L تا L و S). برای مثال، اگر درد و گزگز فقط در انگشتان پا احساس شود، اغلب نشاندهنده التهاب عصب سیاتیک ناشی از فشار دیسک است. به همین دلیل است که علائم دیسک کمر و سیاتیک اغلب همپوشانی دارند؛ زیرا فتق دیسک یکی از شایعترین علل بروز سیاتیک است.
علائم دیسک گردن و کمر درد
اگرچه دیسک کمر شایعتر است، اما مشکلات مشابهی میتواند در دیسکهای ستون فقرات گردنی نیز رخ دهد و علائمی متفاوت ایجاد کند. اگر فتق در ناحیه گردن باشد، علائم به جای پاها، در اندامهای فوقانی انتشار مییابد.
در دیسک گردن، درد معمولاً در خود ناحیه گردن شروع میشود و میتواند به صورت تیرکشنده یا مزمن به شانهها، بازوها، ساعد و حتی دستها سرایت کند. در این موارد، فرد ممکن است دچار بیحسی، گزگز یا احساس سوزنسوزن شدن در دستها و انگشتان شود. این درد میتواند با حرکت دادن یا خم کردن گردن تشدید شود. در مواردی که بیرونزدگی دیسک گردن خفیف است، ممکن است بیمار درد گردن مداوم نداشته باشد و تنها در هنگام گرفتن اشیاء یا حرکت دادن گردن، حس شوک الکتریکی یا بیحسی گاهبهگاه را تجربه کند.
علائم حسی و حرکتی (بیحسی، گزگز و ضعف عضلانی)
فشاری که دیسک فتق یافته بر اعصاب وارد میکند، تنها به درد محدود نمیشود؛ این فشار میتواند عملکردهای حسی و حرکتی را نیز تحتالشعاع قرار دهد.
اختلالات حسی: فشردگی ریشه عصبی میتواند منجر به بیحسی (کرختی) یا احساس سوزنسوزن شدن (گزگز یا پارستزی) در نواحی تحتتأثیر قرار گرفته، از جمله باسن، ران، ساق و انگشتان پا شود. این علائم حسی ممکن است به قدری آزاردهنده باشند که فعالیتهای روزمره فرد را مختل سازند.
ضعف حرکتی و افتادگی پا: در حالتهای شدیدتر، فتق دیسک اعصاب حرکتی را نیز تحت فشار قرار میدهد، که منجر به ضعف عضلانی در پای درگیر میشود. این ضعف میتواند تا حدی پیش رود که فرد در بلند کردن پای خود هنگام راه رفتن مشکل داشته باشد (که به آن افتادگی پا یا Foot Drop میگویند)، یا نتواند روی پاشنه یا پنجه پای خود بایستد. احساس ضعف در ساق پا و رانها یکی از نشانههای جدی فشردگی ریشههای عصبی در ناحیه کمر است که نیاز به پیگیری دقیق پزشکی دارد.
چه حرکاتی باعث تشدید درد دیسک کمر میشود؟
برای افراد مبتلا به دیسک کمر، شناخت حرکات و وضعیتهایی که درد را تشدید میکنند، بخش مهمی از مدیریت روزمره است. هر فعالیتی که فشار داخل دیسک را افزایش دهد، علائم را بدتر میکند.
یکی از شایعترین محرکها، نشستن طولانیمدت است. نشستن، بهویژه با خم شدن به جلو روی صندلی، فشار قابلتوجهی را بر دیسکهای کمری وارد میکند و باعث افزایش درد پا میشود. همچنین، هر حرکتی که فشار داخل شکم و سینه را ناگهانی بالا ببرد، میتواند بر دیسک فشار وارد کرده و درد شدید و تیرکشنده ایجاد کند. مثال بارز این حالت، سرفه کردن یا عطسه ناگهانی است که اغلب باعث تشدید سریع درد در مسیر سیاتیک میشود. سایر فعالیتهایی که درد را تشدید میکنند عبارتند از خم شدن از کمر به جلو و بلند کردن پا در حالت خوابیده (که همان تست تشخیصی بلند کردن پای صاف است).
- سن: با افزایش سن، دیسکهای بین مهرهای تحلیل میروند و احتمال بروز دیسک کمر بیشتر میشود.
- وراثت: افراد دارای سابقه خانوادگی مشکلات کمر و دیسک کمر بیشتر در معرض این مشکل هستند.
- چاقی: وزن اضافی باعث وارد شدن فشار بیش از حد به ستون فقرات و دیسکها میشود.
- شغلهای فیزیکی سنگین: افرادی که در مشاغلی مشغول به کار هستند که نیاز به بلند کردن یا جابجایی اجسام سنگین دارند، بیشتر در معرض ابتلا به دیسک کمر هستند.
علائم دیسک کمر خطرناک و موارد اورژانسی
در حالی که اکثر موارد دیسک کمر با درمانهای غیرجراحی قابل مدیریت هستند، برخی علائم نشاندهنده فشردگی شدید و حیاتی اعصاب هستند که نیاز به مداخله فوری پزشکی دارند. تشخیص این علائم مرز بین یک کمردرد قابل مدیریت و یک فوریت پزشکی است که تأخیر در آن میتواند عواقب دائمی به دنبال داشته باشد.
این علائم هشداردهنده (معروف به Red Flags) معمولاً مربوط به فشردگی شدید ریشههای عصبی پایینی ستون فقرات (کودا اکویینا یا دم اسبی) هستند. این اعصاب مسئول کنترل حرکت پاها و عملکرد مثانه و روده میباشند.
۱. از دست دادن کنترل مثانه یا روده (سندرم دم اسب): این مهمترین و جدیترین علامت اورژانسی است. فتق دیسک بسیار بزرگ در قسمت پایینی کمر میتواند به این اعصاب فشار وارد کرده و منجر به بیاختیاری ادرار یا مدفوع شود. در صورت بروز این علامت، جراحی باید ظرف ۲۴ تا ۴۸ ساعت انجام گیرد تا از آسیب دائمی جلوگیری شود.
۲. کاهش حس پیشرونده در ناحیه زین (Saddle Anesthesia): بیحسی شدید، پیشرونده یا کرختی در نواحی داخلی ران، دستگاه تناسلی و اطراف مقعد (ناحیهای که هنگام نشستن روی زین دوچرخه در تماس است). این علامت، همراه با مشکلات مثانه، نشاندهنده فشردگی اعصاب خودمختار و یک وضعیت اورژانسی است.
۳. ضعف یا فلج پیشرونده در پاها یا بازوها: اگر ضعف عضلانی در اندامهای حرکتی به سرعت در حال بدتر شدن باشد یا بیمار دچار ناتوانی در حرکت دادن پاها یا بازوها شود، باید فورا به پزشک یا اورژانس مراجعه کند. این وضعیت میتواند منجر به فلجی دائمی شود اگر فشار از روی اعصاب برداشته نشود.
۴. دردی که با تب، لرز یا کاهش وزن غیرمنتظره همراه باشد: این علائم سیستمیک میتوانند نشاندهنده مشکلی فراتر از صرف فتق دیسک باشند، مانند عفونت ستون فقرات، التهاب یا وجود ضایعات و تومورها که نیاز به تشخیص و درمان فوری دارند.
| علائم رایج دیسک کمر (معمولاً نیاز به درمان غیراورژانسی) | علائم خطرناک (Red Flags – مراجعه فوری به اورژانس) |
| درد تیز یا تیرکشنده در یک پا (سیاتیک) | از دست دادن ناگهانی یا پیشرونده کنترل مثانه یا روده |
| بیحسی یا گزگز در ساق یا انگشتان پا | بیحسی شدید در ناحیه داخلی ران و اطراف دستگاه تناسلی (Saddle Anesthesia) |
| تشدید درد با نشستن طولانی، سرفه یا عطسه | ضعف یا فلج پیشرونده و سریع در یک یا هر دو پا |
| درد کمر همراه با خشکی یا اسپاسم عضلانی | کمردرد همراه با تب، لرز، یا کاهش وزن غیرمنتظره |
چگونه بفهمیم دیسک کمر داریم؟
تشخیص دیسک کمر معمولاً با یک شرح حال کامل و دقیق از بیمار آغاز میشود. پزشک در این مرحله به دنبال درک الگوهای درد است، از جمله اینکه آیا درد محدود به کمر است یا به پاها (سیاتیک) یا دستها (دیسک گردن) نیز انتشار مییابد. شرحی از نوع درد (تیز، سوزشی، تیرکشنده) و اینکه چه فعالیتهایی درد را بهتر یا بدتر میکنند، اطلاعات حیاتی به پزشک میدهد. همچنین، سابقه پزشکی کامل، از جمله بیماریهای مزمن، ضربههای احتمالی، داروهای مصرفی و عادات خواب، برای رد کردن یا شناسایی سایر علل احتمالی درد ضروری است.
سپس، نوبت به معاینه فیزیکی میرسد. این معاینه برای ارزیابی انعطافپذیری، قدرت عضلانی و وضعیت عصبی بیمار طراحی شده است. پزشک دامنه حرکتی ستون فقرات (خم شدن به جلو، عقب یا پهلو) را بررسی میکند و با لمس نواحی خاص، منبع درد را مشخص مینماید. تست رفلکسها (با استفاده از چکش رفلکس) و آزمایش قدرت عضلانی پاها (مانند بررسی توانایی ایستادن روی پنجه یا پاشنه) به تعیین اینکه آیا ریشه عصبی توسط دیسک فشرده شده است، کمک میکند. در بسیاری از موارد، اگر علائم دیسک خفیف باشند، پزشک ابتدا ۶ هفته استراحت نسبی و رعایت نکات لازم را توصیه میکند و در صورتی که علائم برطرف نشود، آزمایشهای تصویربرداری را تجویز میکند.
تشخیص دیسک کمر در منزل
تست بالا بردن مستقیم پا (SLR Test) یک مانور تشخیصی ساده است که میتوان آن را به عنوان یک راهکار اولیه برای ارزیابی درگیری عصب سیاتیک در منزل انجام داد، هرچند نتیجه قطعی باید توسط متخصص تأیید شود.
نحوه انجام: بیمار به پشت دراز میکشد و کاملاً ریلکس است. سپس، بدون خم کردن زانو، پای دردناک به آرامی و به صورت مستقیم بالا آورده میشود.
تفسیر: اگر بالا بردن پا در زاویه ۳۰ تا ۷۰ درجه با زمین، باعث ایجاد درد تیز و تیرکشنده یا سوزنسوزن شدن (پارستزی) در ساق یا پایین پا شود، این تست مثبت تلقی میشود. تست مثبت نشان میدهد که عصب سیاتیک در ناحیه کمر تحت فشار قرار گرفته است، که اغلب به دلیل فتق دیسک رخ میدهد. این تست به پزشک کمک میکند تا در مورد نیاز به تصویربرداریهای بیشتر (مانند MRI) تصمیمگیری کند.
تستهای تخصصی و تصویربرداری برای تشخیص قطعی دیسک کمر
هنگامی که معاینه بالینی نشانههایی از آسیب جدی را تأیید میکند یا درد با درمانهای اولیه بهبود نمییابد، تستهای تخصصی و تصویربرداری مانند رادیولوژی در منزل و ام آر آی برای مشاهده وضعیت دیسک و اعصاب تجویز میشوند.
- MRI (تصویربرداری تشدید مغناطیسی): امآرآی بهترین ابزار تشخیصی برای دیسک کمر محسوب میشود. این روش از امواج مغناطیسی و رادیویی برای تولید تصاویری بسیار دقیق از بافتهای نرم ستون فقرات استفاده میکند. امآرآی به طور واضح نحوه قرارگیری، ارتفاع، میزان آب و نمای کلی دیسک را نشان داده و برای مشاهده فتق، میزان بیرونزدگی و فشار مستقیم بر نخاع و ریشههای عصبی ضروری است.
- X-ray (اشعه ایکس): معمولاً اولین مرحله تصویربرداری است، اما برای تشخیص خود دیسک (که بافت نرم است) محدودیت دارد. اشعه ایکس بیشتر ساختارهای استخوانی را نشان میدهد و به رد کردن شکستگیها، تومورها، تغییرات ناشی از آرتروز یا مهرههایی که از جای خود خارج شدهاند (لغزش مهره) کمک میکند.
- سیتی اسکن (CT Scan): این روش نیز اطلاعاتی در مورد ساختارهای داخلی ستون فقرات ارائه میدهد و میتواند در کنار میلوگرام (تزریق ماده حاجب) برای دیدن بهتر فشار روی اعصاب به کار رود.
آزمایشهای عصبی: نوار عصب و عضله (EMG):
تستهای الکترودیاگنوستیک مانند الکترومیوگرافی (EMG) و نوار عصب و عضله، برای ارزیابی عملکرد اعصاب و عضلات انجام میشوند. این تستها بهتنهایی فتق دیسک را مشخص نمیکنند، اما نشان میدهند که آیا اعصاب در اثر فتق دیسک فشرده شدهاند یا خیر و میزان آسیب یا اختلال عصبی چقدر است. EMG بهخصوص در تشخیص رادیکولوپاتی (آسیب ریشه عصبی) و ناراحتی سیاتیک مفید است.
| روش تشخیص | هدف اصلی | نقش در تشخیص دیسک کمر |
| MRI (امآرآی) | مشاهده دقیق بافتهای نرم (دیسک، اعصاب، نخاع) | بهترین روش برای تأیید فتق، میزان بیرونزدگی و فشار بر روی ریشههای عصبی |
| X-ray (اشعه ایکس) | مشاهده ساختار استخوانی | رد کردن شکستگی، تومور، آرتروز یا تغییرات فضایی بین مهرهها. (دیسک را مستقیماً نشان نمیدهد) |
| EMG (نوار عصب و عضله) | ارزیابی عملکرد و هدایت عصبی | تعیین اینکه آیا عصب توسط دیسک فشرده شده است و شدت آسیب عصبی چقدر است |
درمان خانگی کمردرد و دیسک
استراحت نسبی و اصلاح فعالیتها: نکتهای که باید همیشه به خاطر داشت این است که استراحت مطلق و بیحرکتی طولانیمدت برای دیسک کمر توصیه نمیشود، زیرا باعث ضعف عضلات و کند شدن روند ترمیم میشود. بهترین رویکرد، استراحت نسبی و هدفمند است. در ۴۸ ساعت اول پس از شروع درد شدید، دراز کشیدن کوتاهمدت روی یک سطح صاف میتواند التهاب را کاهش دهد. نکته امیدبخش این است که بیشتر دیسکهای فتق یافته، با صبر و پیروی از یک برنامه درمانی، خود به خود طی ۶ هفته تا ۳ ماه بهبود مییابند و علائمشان کاهش مییابد.
- استفاده از گرما و سرما درمانی: در روزهای اول که التهاب و درد حاد است، استفاده از کمپرس سرد (کیسه یخ) بسیار مؤثر است. سرما با ایجاد بیحسی موضعی، به کاهش تورم و التهاب کمک میکند و بهخصوص پس از تمرینات ورزشی میتواند مفید باشد. پس از سپری شدن مرحله حاد، میتوان از گرما برای شل کردن عضلات گرفته و کاهش اسپاسم استفاده کرد. توصیه میشود بین استفاده از گرما و سرما حداقل یک ساعت فاصله باشد.
- تکنیکهای صحیح خوابیدن و نشستن برای کاهش فشار: وضعیت بدنی صحیح نقش مهمی در کاهش فشار مکانیکی روی دیسکها دارد. صحیحترین روش خوابیدن، به پشت با قرار دادن بالش زیر زانوها (برای حفظ انحنای طبیعی ستون فقرات) یا خوابیدن به پهلو با قرار دادن بالش بین زانوها است. برای نشستن، باید از صندلیهای ارگونومیک با پشتی بلند که کمر را به خوبی حمایت میکنند، استفاده کرد و از نشستن طولانیمدت پرهیز نمود و به طور منظم وضعیت خود را تغییر داد.
دارودرمانی دیسک کمر
داروها نقش مهمی در کنترل درد و التهاب دارند تا بیمار بتواند فعالیتهای توانبخشی خود را آغاز کند.
- مسکنهای ضدالتهابی (NSAIDs): داروهایی مانند ایبوپروفن یا ناپروکسن، در کاهش التهاب و درد ناشی از دیسک کمر یا گردن مؤثر هستند. این داروها در دوزهای پایین بدون نسخه قابل تهیه هستند و برای مدیریت درد خفیف تا متوسط مفیدند. با این حال، باید در نظر داشت که مصرف بیش از حد یا طولانیمدت NSAIDs ممکن است عوارض گوارشی مانند خونریزی معده به دنبال داشته باشد.
- شلکنندههای عضلانی: این داروها (مانند متوکاربامول) برای تسکین اسپاسم و گرفتگی شدید عضلانی که اغلب در پاسخ به درد دیسک رخ میدهد، تجویز میشوند.
داروهای عصبی و استروئیدهای خوراکی: در مواردی که درد عصبی شدید و مزمن است، ممکن است پزشک داروهای خاصی برای تعدیل سیگنالهای درد عصبی تجویز کند. همچنین، برای کاهش التهاب قویتر، کورتیکواستروئیدهای خوراکی ممکن است به مدت کوتاهی تجویز شوند، اما مصرف این داروها باید تحت نظارت پزشک باشد به دلیل عوارض جانبی احتمالی مانند افزایش وزن یا تغییر قند خون.
فیزیوتراپی و توانبخشی برای بهبود دیسک کمر
فیزیوتراپی و توانبخشی، ستون فقرات درمان دیسک کمر غیرجراحی است. هدف اصلی فیزیوتراپی، صرفاً کاهش درد نیست، بلکه ایجاد ثبات در ستون فقرات از طریق تقویت عضلات حمایتکننده است. متخصص فیزیوتراپی با استفاده از تکنیکهای درمانی غیرفعال (مانند درمان دستی، لیزر درمانی و آبدرمانی) درمان را آغاز میکند تا تنش و درد اولیه کاهش یابد. سپس، درمان فعال شامل یک برنامه حرکتی مناسب با هدف تقویت عضلات مرکزی (Core) آغاز میشود. عضلات قوی شکمی و کمری نقش مؤثری در حمایت از ستون فقرات، کاهش فشار بر دیسک و جلوگیری از آسیب مجدد دارند. این رویکرد به بیمار کمک میکند تا آگاهی مناسبی در مورد بهداشت کمر به دست آورد و یک سبک زندگی بدون درد را انتخاب کند.
عوارض فیزیوتراپی دیسک کمر
فیزیوتراپی به دلیل ماهیت غیرتهاجمی خود، به عنوان بخشی از یک برنامه درمانی جامع و ایمن شناخته میشود و عوارض جدی در پی ندارد. در واقع، زمانی که فیزیوتراپی زیر نظر یک متخصص مجرب و کارشناس انجام شود، هیچگونه عوارض پایداری برای بیمار ایجاد نخواهد شد.
با این حال، برخی عوارض موقت ممکن است رخ دهند که باید بیمار از آنها آگاه باشد:
- درد موقت یا ناراحتی خفیف: ممکن است پس از جلسات فیزیوتراپی یا شروع تمرینات جدید، عضلات ناحیه کمر دچار درد یا کوفتگی خفیف شوند که این حالت موقتی است.
- افزایش درد: در موارد نادر، اگر تمرینات نامناسب انتخاب شوند یا فشار بیش از حد به کمر وارد شود، احتمال تشدید درد وجود دارد.
برای به حداقل رساندن این ریسکها، رعایت دقیق توصیهها و تمرینات ارائهشده توسط فیزیوتراپیست و اطلاعرسانی فوری به درمانگر در صورت بروز درد شدید، حیاتی است.
ورزش های مفید برای دیسک کمر
انتخاب ورزش مناسب برای دیسک کمر حیاتی است. تمرکز باید بر تقویت هسته مرکزی بدن (عضلات Core) باشد، زیرا این عضلات مانند یک کمربند حمایتی طبیعی عمل میکنند.
ورزشهایی مانند پلانک، یوگا، و پیلاتس (تمرینات ایزومتریک) به تقویت عضلات هسته کمک میکنند.
باید از انجام حرکاتی که فشار عمودی زیادی بر ستون فقرات وارد میکنند یا باعث خم شدن شدید رو به جلو یا چرخیدن میشوند، پرهیز کرد. به عنوان مثال، اسکوات (Squat) که وزن کل بدن را روی کمر میاندازد، یا کرانچ معکوس که در آن زانوها تا نزدیک سینه بالا میآیند و ستون فقرات خمیده میشود، برای افراد دارای دیسک کمر مناسب نیستند. همچنین، دوچرخهسواری در وضعیتی که بدن به جلو خم میشود، توصیه نمیشود.
آب درمانی دیسک کمر
آبدرمانی (هیدروتراپی) یک روش بسیار مؤثر و ایمن برای درمان و توانبخشی دیسک کمر است. ویژگی اصلی آب، نیروی شناوری آن است که وزن بدن را کاهش داده و فشار کمتری بر ستون فقرات و دیسکها وارد میکند.
راه رفتن در آب و انجام حرکات کششی در محیط استخر، بدون تحمل بار گرانشی شدید، به تقویت عضلات کمر، شکم و پاها کمک میکند. راه رفتن در آب به دلیل مقاومت طبیعی آب، عضلات را بدون ایجاد فشار اضافی تقویت میکند و به بهبود تعادل، استحکام بدن و کاهش التهابات ناحیه آسیبدیده کمک مینماید. شنا و تمرینات آبی اجازه میدهند تا انعطافپذیری و دامنه حرکتی بدن در محیطی امن افزایش یابد.
روشهای درمانی کمتهاجمی
در صورتی که درد عصبی ناشی از دیسک کمر با داروها و فیزیوتراپی اولیه بهبود نیابد و کیفیت زندگی بیمار را مختل کند، روشهای کمتهاجمی مانند تزریق استروئید اپیدورال (ESI) مورد استفاده قرار میگیرند.
تزریق استروئید اپیدورال: این روش شامل تزریق یک داروی ضدالتهاب قوی (کورتیکواستروئید) به فضای اپیدورال است، یعنی نزدیکترین نقطه به ریشه عصبی فشردهشده توسط دیسک فتق یافته. هدف اصلی این تزریق، کنترل درد و کاهش التهاب شدید در اطراف ریشه عصبی است. این کاهش درد به بیمار کمک میکند تا محدودیتهای ناشی از درد را کنار گذاشته و بتواند فعالانه در جلسات فیزیوتراپی و توانبخشی شرکت کند. بنابراین، تزریق اپیدورال نه یک درمان قطعی، بلکه ابزاری برای توانمندسازی روند توانبخشی است و میتواند نیاز به عملهای جراحی تهاجمیتر را کاهش دهد.
چه زمانی جراحی برای دیسک کمر ضروری است؟
جراحی دیسک کمر معمولاً آخرین راهحل محسوب میشود و تنها در شرایط خاصی توصیه میگردد:
- عدم پاسخ به درمانهای غیرجراحی: اگر بیمار پس از چندین هفته یا ماه انجام درمانهای غیرجراحی (شامل فیزیوتراپی، دارو و تزریقات) همچنان درد غیرقابل تحملی داشته باشد.
- نقص عصبی پیشرونده: وجود شواهدی دال بر نقص عصبی جدی، مانند ضعف عضلانی شدید، افتادگی پا یا اختلال در عملکرد پا.
- موارد اورژانسی: بروز علائم سندرم دم اسب (مانند از دست دادن کنترل مثانه و روده).
در این شرایط، جراحی با هدف برداشتن بخش آسیبدیده دیسک و رفع فشار از روی عصب انجام میشود. انواع روشهای جراحی رایج عبارتند از:
- دیسککتومی (Discectomy): رایجترین نوع جراحی است که در آن، بخشی از هسته دیسک که بیرون زده و به عصب فشار آورده است، برداشته میشود.
- لامینکتومی: برداشتن بخشی از استخوان مهره (لَمینا) برای گشاد کردن کانال نخاعی و رفع فشار از روی نخاع یا اعصاب.
- فیوژن (Fusion): در مواردی که ستون فقرات به دلیل آسیب یا فرسایش شدید ناپایدار شده باشد، دو یا چند مهره با استفاده از ایمپلنتها به هم جوش داده میشوند تا ثبات ایجاد شود.
دیسک کمر مردان و ریسک فاکتورهای شغلی
فتق دیسک کمر به دلیل ماهیت حرفه و مشاغل، در مردان شایعتر از زنان است. بخش عمدهای از کمردردها در مردان، کمردردهای شغلی هستند که ناشی از حالتهای خاص قرارگیری بدن در محیط کار است.
ریسک فاکتورهای اصلی: مشاغلی که شامل بلند کردن مکرر اجسام سنگین هستند، به ویژه اگر اصول صحیح بلند کردن (استفاده از عضلات ران به جای کمر) رعایت نشود، فشار زیادی به دیسکها وارد میکنند و میتوانند باعث پارگی یا فتق دیسک شوند. از سوی دیگر، نشستن طولانیمدت بر روی صندلی، که در میان کارمندان شایع است، یک وضعیت بیومکانیکی ایجاد میکند که فشار مضاعفی بر دیسکها وارد میسازد. برای پیشگیری، توصیه میشود کارمندان حتماً از صندلیهای ارگونومیک استفاده کنند و استراحتهای مکرر داشته باشند و از خم شدن طولانی به جلو اجتناب نمایند.
دیسک کمر زنان
دیسک کمر و ناراحتی لگنی، به ویژه در سه ماهه سوم بارداری، بسیار شایع است. دو عامل عمده در این دوران باعث افزایش فشار بر ستون فقرات زنان میشوند:
- افزایش وزن و تغییر مرکز ثقل: با رشد جنین، وزن بدن مادر به صورت طبیعی افزایش مییابد. این وزن اضافی فشار بیشتری بر دیسکهای بین مهرهای وارد میکند. همچنین، بزرگ شدن شکم، مرکز ثقل بدن را به سمت جلو میکشد، که این امر باعث میشود مادر برای حفظ تعادل، حالت ایستادن و راه رفتن خود را تغییر دهد و فشار زیادی بر کمر وارد شود.
- تغییرات هورمونی: تغییر در میزان هورمونها (که برای آمادهسازی لگن برای زایمان ترشح میشوند) نیز ممکن است بر ثبات مفاصل و دیسکها تأثیر بگذارد.
مدیریت دیسک کمر در بارداری شامل روشهای غیرتهاجمی مانند ماساژ درمانی ملایم توسط متخصص و تمرینات فیزیوتراپی است که به تقویت عضلات و بهبود وضعیت بدنی کمک میکنند.
دیسک کمر در سن کم
بیماری دیسک کلاسیک (دژنراتیو یا فرسایشی) در کودکان و نوجوانان بسیار نادر است، زیرا دیسکهای آنها هنوز دچار کمآبی و پیری نشدهاند. اگرچه دیسک جوانی ممکن است در اثر ضربه شدید رخ دهد، اما این حالت نادر است و معمولاً در مهرههای پشتی (و نه کمری) دیده میشود.
شایعترین علت کمردرد در سنین پایین، آسیبهای عضلانی و رباطها است که اغلب ناشی از فعالیتهای شدید ورزشی (به ویژه ورزشهایی که در طول سال انجام میشوند) یا اضافهوزن است. همچنین، شکستگیهای فشاری یا استرسی (مانند اسپوندیلولیز) که ممکن است در نوجوانان ورزشکار رخ دهد، یکی دیگر از علل رایج است. در تشخیص کمردرد در این گروه سنی، پزشکان ابتدا بر بررسی درد عضلانی تمرکز کرده و در صورت عدم وجود علائم عصبی، از تجویز فوری آزمایشهای تصویربرداری مانند ایکس-ری یا MRI که کودک را در معرض پرتوهای پزشکی قرار میدهد، خودداری میکنند.
برای کمر درد چی خوب است؟
نقش تغذیه و سبک زندگی در سلامت دیسکها فراتر از پیشگیری است؛ این عوامل با مدیریت التهاب سیستمیک بدن، مستقیماً بر میزان درد عصبی تأثیر میگذارند.
مواد غذایی مفید (امگا ، کلسیم، ویتامین D، سبزیجات تیره):
- امگا-۳: این اسیدهای چرب (موجود در ماهیهای چرب مانند سالمون، ساردین و قزلآلا) ضدالتهاب قوی هستند و مصرف منظم آنها میتواند به کاهش التهاب اطراف اعصاب فشردهشده و تسکین درد دیسک کمک کند.
- کلسیم و ویتامین D: این مواد برای تقویت استخوانهای مهرهها و حمایت از ستون فقرات حیاتی هستند. منابع خوب شامل لبنیات، سبزیجات برگ سبز تیره (مانند اسفناج و کلم بروکلی) و آجیلها میباشند.
- آنتیاکسیدانها: میوههای پرآب (مانند هندوانه، پرتقال و توتفرنگی) سرشار از آنتیاکسیدان هستند که با التهاب مبارزه کرده و به ترمیم بافتها کمک میکنند.
غذاهای مضر (شکر، چربیهای اشباع و فرآوری شده): مصرف بیش از حد غذاهای فرآوریشده، چربیهای اشباع و شکر، التهاب سیستمیک بدن را افزایش میدهد که میتواند درد دیسک و مفاصل را تشدید کند. پرهیز از این مواد به کاهش التهاب مزمن کمک میکند.
اهمیت حفظ وزن سالم و ترک سیگار:
- وزن سالم: حفظ وزن مناسب بدن، فشار مکانیکی غیرضروری روی دیسکها را به شدت کاهش داده و احتمال پیشرفت بیماری را کم میکند.
- ترک سیگار: سیگار یکی از مهمترین عوامل آسیبزا برای دیسکها است. نیکوتین موجود در سیگار به عروق کوچک خونرسان دیسکها آسیب میزند و روند پیری و فرسایش دیسکها (کاهش آب درون دیسک) را تسریع میکند. ترک سیگار یک گام حیاتی در حفظ سلامت ستون فقرات است.
| گروه غذایی | مواد مغذی کلیدی | نمونههای مفید | نقش در بهبود دیسک کمر |
| چربیهای سالم | امگا-۳ (ضدالتهاب قوی) | ماهیهای چرب (سالمون، ساردین)، دانه چیا، گردو | کاهش التهاب عصب سیاتیک و تسکین درد |
| ویتامینها و مواد معدنی | کلسیم و ویتامین D | لبنیات کمچرب، سبزیجات تیره (اسفناج، کلم بروکلی) | تقویت استخوانهای مهرهای و ساختار حمایتکننده |
| هیدراتاسیون | آب | حداقل ۸ لیوان آب در روز، میوههای پرآب | حفظ خاصیت ضربهگیری دیسک (که بخش اعظم آن آب است) |
| غذاهای مضر (پرهیز شود) | شکر، چربیهای اشباع و فرآوری شده | نوشابه، شیرینیجات، فست فودها | این مواد التهاب بدن و درد دیسک را تشدید میکنند |
کمردرد در دوران بارداری
بسیاری از زنان در دوران بارداری با مشکل کمردرد مواجه میشوند. این مشکل به دلیل تغییرات هورمونی، افزایش وزن و تغییر مرکز ثقل بدن ایجاد میشود. برای کاهش کمردرد در دوران بارداری، استفاده از تکنیکهای صحیح بلند کردن اجسام، استراحت کافی، و انجام تمرینات ملایم میتواند مؤثر باشد.
پیشگیری از کمردرد و دیسک کمر
پیشگیری از کمردرد و دیسک کمر نیازمند رعایت نکات سادهای است که در زندگی روزمره میتوان آنها را اجرا کرد:
- تقویت عضلات کمر و شکم: تمرینات منظم برای تقویت عضلات پشتی و شکمی میتواند به جلوگیری از بروز کمردرد کمک کند.
- نشستن صحیح: هنگام نشستن، باید از صندلیهای ارگونومیک استفاده کرده و وضعیت بدن را درست تنظیم کرد.
- استفاده صحیح از تکنیکهای بلند کردن اجسام: هنگام بلند کردن اجسام سنگین، باید از زانوها خم شده و از عضلات پا برای بالا بردن استفاده کرد.
- ورزش منظم: فعالیتهای ورزشی مانند پیادهروی، شنا و یوگا میتوانند به تقویت عضلات و بهبود انعطافپذیری کمک کنند.
خدمات پرستاری پزشکی در منزل ارسطو
برای بیمارانی که از درد شدید رنج میبرند یا پس از جراحی نیاز به دوران نقاهت دارند، جابهجایی برای دریافت خدمات درمانی میتواند بسیار دردناک و استرسزا باشد. دریافت خدمات تخصصی و پرستاری از بیمار در منزل، راهکاری است که ایمنی بیمار را حفظ کرده و روند درمان را تسریع میبخشد.
یکی از بزرگترین مزایا، حذف درد و استرس ناشی از جابهجایی است. بیماران دیسک کمر در مرحله حاد از هرگونه حرکت و انتقال رنج میبرند. انجام فیزیوتراپی، ماساژ درمانی، و حتی تزریقات در منزل (مانند تزریق ویتامینها یا مسکنها)، این درد و استرس را از بین میبرد. فیزیوتراپی در منزل همچنین باعث میشود بیمار بتواند برنامه درمانی فعال خود را به صورت منظمتر و مستمر دنبال کند، که این پیوستگی در توانبخشی، به بهبود عملکرد عضلات و بازسازی بافتهای آسیبدیده کمک میکند و روند بهبودی را تسریع میبخشد.
پرسش و پاسخ متداول
۱. آیا هر نوع کمردردی نشاندهنده دیسک کمر است؟
خیر. بیشتر دردهای کمر موقتی و خفیف هستند و ناشی از کشیدگی عضلات، رگ به رگ شدن یا اسپاسم عضلانی میباشند. دیسک کمر تنها زمانی تشخیص داده میشود که بیرونزدگی دیسک باعث فشار بر اعصاب نخاعی شده و درد با علائم عصبی خاص مانند بیحسی، گزگز (سوزنسوزن شدن) یا درد تیز و تیرکشنده که به پاها یا دستها منتشر میشود (سیاتیک) همراه باشد.
۲. بیماری دیسک کمر بیشتر در چه افرادی دیده میشود؟
بیماری دیسک کمر معمولاً پس از دهه سوم زندگی (۳۰ سالگی به بعد) شایعتر میشود. با افزایش سن، آب داخل دیسکها به تدریج کاهش مییابد و آنها شکنندهتر میشوند، که این امر احتمال پارگی یا فتق را افزایش میدهد. علاوه بر سن، عواملی مانند ژنتیک، مشاغل سخت (که نیاز به بلند کردن اجسام سنگین دارند) و سبک زندگی کمتحرک همراه با نشستن طولانیمدت نیز ریسک ابتلا را بالا میبرند.
۳. آیا دیسک کمر خوب میشود؟
بله. جای امیدواری است که در اغلب موارد (تخمین زده میشود حدود ۹۰ درصد)، علائم فتق دیسک در یک بازه زمانی معین، معمولاً ۶ هفته تا ۳ ماه، با رویکردهای غیرجراحی بهبود مییابند. بدن میتواند بافت دیسک بیرونزده را جذب کند و التهاب با روشهایی مانند فیزیوتراپی، دارو و استراحت نسبی کاهش مییابد. جراحی فقط برای موارد بسیار شدید و اورژانسی در نظر گرفته میشود.
۴. فتق دیسک کمر چقدر خطرناک است و آیا میتواند منجر به فلج شود؟
فتق دیسک کمر به ندرت خطرناک است. اما در موارد بسیار نادر و شدید، بهویژه فتقهای بزرگ، میتواند مجموعهای از اعصاب حیاتی به نام کودا اکویینا (دم اسبی) را تحت فشار قرار دهد. این فشار میتواند منجر به ضعف عضلانی پیشرونده، فلج موقت و در صورت عدم درمان به موقع (ظرف ۲۴ تا ۴۸ ساعت)، آسیب دائمی و فلج مزمن یا بیاختیاری شود. مشاهده هر یک از علائم اورژانسی (سندرم دم اسب) نیاز به مراجعه فوری به پزشک دارد.
۵. آیا ماساژ برای دیسک کمر مفید است؟
بله، ماساژ میتواند با افزایش جریان خون موضعی و کاهش گرفتگیها و اسپاسم عضلات کمری، به تسکین درد کمک کند. با این حال، ماساژ باید حتماً ملایم و توسط یک متخصص مجرب انجام شود تا از اعمال فشار مستقیم و ناگهانی به دیسک آسیبدیده جلوگیری شود.
۶. کدام ورزشها برای دیسک کمر مضر هستند؟
باید از ورزشها و حرکاتی که فشار زیادی بر دیسک وارد میکنند، خودداری کرد. این موارد شامل حرکاتی هستند که باعث خم شدن شدید رو به جلو (مانند کرانچ معکوس که زانوها را به سمت سینه میآورد)، چرخشهای ناگهانی کمر، یا فعالیتهایی با بار عمودی سنگین مانند اسکواتهای سنگین هستند. این حرکات ممکن است وضعیت دیسک را بدتر کنند.
۷. چه نوع کفشهایی برای دیسک کمر مناسب است؟
کفشهای پاشنه بلند یا کفشهای کاملاً تخت و فاقد کفی مناسب، شوک وارده به بدن را به درستی جذب نمیکنند و باعث افزایش فشار بر ستون فقرات میشوند. بهترین کفشها برای افراد مبتلا به دیسک کمر، کفشهایی هستند که کفی طبی مناسب برای حمایت از قوس پا، زیرهای منعطف برای جذب شوک و پاشنهای کوتاه و پهن (۱ تا ۳ سانتیمتر) دارند تا تعادل و تراز طبیعی بدن حفظ شود. این کفشها در کاهش فشار مکانیکی روزانه بر دیسکها مؤثرند.