زخم بستر یا زخم فشاری، نوعی زخم است که به دلیل فشار طولانی مدت بر روی پوست و بافتهای زیرین آن به وجود میآید. این زخمها معمولاً در افرادی که مدت طولانی در یک وضعیت ثابت میمانند، مانند بیماران بستری یا سالمندان، ایجاد میشوند. درمان زخم بستر در منزل شامل استفاده از داروها، پمادها و پانسمانهای خاص برای ترمیم بافت آسیبدیده و جلوگیری از عفونت است. انتخاب داروی مناسب برای زخم بستر بسته به شدت و نوع زخم متفاوت است. پمادهای خاصی مانند پمادهای هیدروکلوئیدی و ضد میکروبی، پماد کیمیا و کلپلاست کامفیل به عنوان گزینههای مؤثر در تسریع بهبود و کاهش عوارض زخم بستر شناخته شدهاند. در این مقاله قصد داریم به موضوع برای زخم بستر چه دارویی خوب است؟ بپردازیم.
زخم بستر چگونه ایجاد میشود؟
زخم بستر یا زخم فشاری، زخمی است که به دلیل فشار طولانی مدت بر روی پوست و بافتهای زیرین ایجاد میشود. این زخمها معمولاً در افرادی که توانایی حرکت محدودی دارند، مانند سالمندان یا بیماران بستری که برای مدت طولانی در یک وضعیت میمانند، به وجود میآیند. مناطقی از بدن که بیشتر در معرض زخم بستر هستند شامل پشت، کمر، باسن و پاشنهها میباشند.
انواع زخم بستر
زخم بستر یا زخم فشاری بر اساس شدت و عمق آسیب به چهار مرحله مختلف طبقهبندی میشود. هر مرحله نشاندهندهی میزان پیشرفت زخم و تأثیر آن بر روی بافتهای مختلف بدن است. قبل از پاسخ به این سوال که برای زخم بستر چه دارویی خوب است؟ ابتدا باید با انواع زخم بستر آشنا شد:
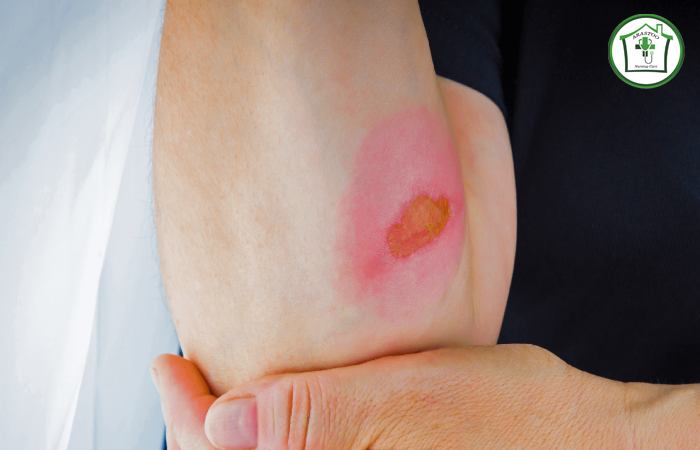
۱. مرحله اول (Stage 1):
در این مرحله پوست هنوز سالم است، اما منطقه آسیبدیده قرمز شده و ممکن است هنگام لمس، دردناک باشد. پوست ممکن است در لمس گرمتر یا سردتر از نواحی دیگر باشد. این مرحله ابتداییترین و کمخطرترین حالت زخم بستر است.
۲. مرحله دوم (Stage 2):
در این مرحله، پوست شروع به تاول زدن یا پوستهپوسته شدن میکند و زخم باز به وجود میآید. این زخم معمولاً سطحی است و تنها به لایههای بالایی پوست محدود میشود. ممکن است مانند یک تاول یا یک شکاف باز در پوست دیده شود.
۳. مرحله سوم (Stage 3):
زخم عمیقتر میشود و به لایههای عمیقتری از پوست و بافتهای زیرین (چربی) نفوذ میکند. در این مرحله، یک حفره در زخم تشکیل میشود که احتمال عفونت افزایش مییابد.
۴. مرحله چهارم (Stage 4):
این شدیدترین و پیشرفتهترین مرحله زخم بستر است. در این مرحله، زخم به لایههای عمیقتر از جمله عضلات، استخوانها، تاندونها یا مفاصل نفوذ میکند. زخم ممکن است به عفونتهای جدی منجر شود و نیاز به درمان تخصصی و جراحی دارد.
این چهار مرحله نشاندهندهی میزان شدت زخم بستر و نیاز به درمانهای مختلف هستند. جلوگیری از پیشرفت زخم و درمان مناسب در مراحل اولیه اهمیت بالایی دارد. تشخیص زودهنگام مرحله زخم بستر، کلید موفقیتآمیزترین و سریعترین درمان است. متخصصان زخم شدت آسیب را بر اساس عمق نفوذ به بافتها، به چهار مرحله اصلی طبقهبندی میکنند:
|
مرحله زخم |
ویژگیهای کلیدی |
عمق آسیب |
|
مرحله ۱ |
قرمزی پایدار که با فشار محو نمیشود؛ پوست ممکن است گرمتر، سفتتر یا حساستر باشد. پوست باز نیست. |
محدود به لایه بالایی پوست |
|
مرحله ۲ |
زخم سطحی، سایش پوست یا ظاهر شدن تاول باز یا بسته. |
لایههای بالایی پوست (اپیدرم و درم) |
|
مرحله ۳ |
زخم عمیق به شکل گودال یا حفره، نفوذ به بافت چربی زیرجلدی. استخوان یا تاندون نمایان نیست. |
لایههای زیرین پوست و چربی |
|
مرحله ۴ |
آسیب گسترده و عمیق، نفوذ به عضلات، تاندونها، مفاصل یا استخوانها؛ اغلب بافت مرده سیاه (نکروز) دیده میشود. |
عمیقترین سطح، درگیر کردن بافتهای ساختاری |
نکات تخصصی در تشخیص زودهنگام:
- اهمیت تاول در مرحله ۲: اگرچه در مرحله دوم، زخم سطحی به نظر میرسد، اما تاول ایجاد شده، زنگ خطر پنهانی است که نشان میدهد آسیب جدی در لایههای عمیق زیرین رخ داده و منجر به جدا شدن لایههای پوست شده است. مراقبان هرگز نباید این تاول را باز کنند، بلکه باید آن را محافظت کنند تا از عفونت جلوگیری شود.
- تشخیص در پوستهای تیره: در بیماران با پوست تیره، قرمزی مشخصه مرحله یک ممکن است به وضوح دیده نشود. در این افراد، تغییر رنگ پایدار به سمت آبی، بنفش، یا خاکستری تیره، یا سفتتر و گرمتر شدن بافت نسبت به نواحی اطراف، نشاندهنده شروع آسیب است.
دلایل ایجاد زخم بستر
زخم بستر یا زخم فشاری به دلیل فشار طولانیمدت بر روی پوست و بافتهای زیرین آن ایجاد میشود. این فشار میتواند جریان خون به ناحیه تحت فشار را محدود کند و منجر به مرگ بافت و ایجاد زخم شود. مهمترین دلایل ایجاد زخم بستر عبارتند از:
۱. فشار مداوم:
مهمترین علت زخم بستر فشار مداوم و طولانی مدت بر روی پوست است. این فشار جریان خون به بافتها را محدود میکند و باعث آسیب به سلولها و مرگ بافتی میشود. افرادی که مدت طولانی در بستر یا ویلچر میمانند بیشتر در معرض این مشکل هستند.
۲. اصطکاک:
وقتی پوست با سطحی مانند بستر یا صندلی تماس مکرر دارد و کشیده میشود، این اصطکاک میتواند به پوست آسیب برساند. این اتفاق به ویژه در مواقعی که بیمار در بستر جابجا میشود، بیشتر رخ میدهد.
۳. برش (شیفت):
این حالت زمانی اتفاق میافتد که پوست در یک جهت حرکت میکند و استخوانها در جهت مخالف. برای مثال، وقتی سر تخت بیمار بلند میشود، بدن به پایین میلغزد و پوست با سطح تخت کشیده میشود.
۴. رطوبت:
رطوبت مداوم ناشی از تعریق، ادرار یا مدفوع میتواند پوست را نرم کرده و آن را بیشتر در معرض آسیب قرار دهد. افراد بیاختیار که نمیتوانند کنترل مثانه یا روده داشته باشند، بیشتر در معرض این خطر هستند.
۵. سوءتغذیه و کمآبی:
عدم دریافت مواد مغذی کافی و آب میتواند باعث ضعف و نازکی پوست شود و فرآیند ترمیم زخم را کندتر کند. پروتئین، ویتامینها و مواد معدنی برای سلامت پوست بسیار حیاتی هستند.
۶. کمتحرکی:
افرادی که نمیتوانند به راحتی جابجا شوند یا تغییر وضعیت دهند، مانند بیماران فلج یا سالمندان، بیشتر در معرض خطر زخم بستر قرار دارند.
۷. بیماریهای مزمن:
بیماریهایی مانند دیابت که جریان خون را مختل میکنند یا سیستم ایمنی را ضعیف میکنند، میتوانند فرد را به شدت در معرض زخم بستر قرار دهند. این عوامل در کنار هم میتوانند خطر ایجاد زخم بستر را افزایش دهند، اما با پیشگیری و مراقبتهای مناسب میتوان از بروز آن جلوگیری کرد.
داروی زخم بستر: درمان سریع
برای زخم بستر چه دارویی خوب است؟ درمان زخم بستر بسته به مرحله و شدت زخم، شامل استفاده از داروها و پمادهای مختلفی میشود که به تسریع بهبود و جلوگیری از عفونت کمک میکنند. برخی از داروهای رایج برای درمان زخم بستر عبارتند از:
پماد کلپلاست کامفیل (Coloplast Comfeel):
این پماد به طور خاص برای ترمیم زخمهای بستر و جراحات فشاری طراحی شده و به تسریع فرآیند ترمیم و حفاظت از زخم کمک میکند
پماد کیمیا:
این پماد در درمان زخمهای فشاری، دیابتی و سوختگی کاربرد دارد و یکی از داروهای مؤثر برای بهبود سریع زخم بستر به شمار میرود.
پمادهای هیدروکلوئیدی:
این پمادها به حفظ رطوبت زخم و محافظت از آن در برابر عفونت کمک میکنند و مناسب زخمهای سطحی و مرحلههای اولیه هستند.
پمادهای ضد میکروبی:
برای جلوگیری از عفونتهای ناشی از باکتریها و میکروبها از پمادهای ضد میکروبی استفاده میشود که به حفظ بهداشت زخم و جلوگیری از بروز مشکلات جدی کمک میکنند.
پانسمانهای حاوی آلژینات:
این پانسمانها مواد فعال خاصی دارند که به جذب ترشحات زخم و تسریع بهبود آن کمک میکنند و برای زخمهای عمیقتر مناسب هستند.
هشدار مهم در استفاده از پماد:
استفاده از پمادهای حاوی کورتیکواستروئید (مانند برخی پمادهای ضدالتهاب) برای زخم بستر اکیداً ممنوع است. این داروها میتوانند باعث نازک شدن بیشتر پوست شده و توانایی طبیعی بدن برای ترمیم زخم را سرکوب کنند. همچنین، کرمهای محافظ رطوبت باید تنها روی پوست سالم اطراف زخم و نه روی خود بستر زخم باز، استفاده شوند. در صورت وجود رطوبت زیاد و احتمال عفونت قارچی در اطراف زخم، ممکن است نیاز به استفاده از کرمهای ضد قارچ در کنار پمادهای ترمیمکننده اصلی باشد.
بهترین آنتی بیوتیک برای زخم بستر و راه درمان عفونت
عفونت زخم بستر یک پیچیدگی جدی است که نیازمند تشخیص و درمان پزشکی است. عفونت معمولاً با ترشح چرکی، بوی بد شدید، افزایش قرمزی اطراف زخم، و در موارد پیشرفته با علائم عمومی مانند تب خود را نشان میدهد.
- آنتیبیوتیک موضعی: برای عفونتهای سطحی و محدود، پزشک ممکن است کرمهای آنتیبیوتیک موضعی را تجویز کند.
- آنتیبیوتیک سیستمیک (خوراکی یا تزریقی): اگر عفونت به بافتهای عمیق یا استخوان نفوذ کرده باشد (استئومیلیت)، درمان با آنتیبیوتیکهای خوراکی یا تزریقی قوی ضروری است. عفونت استخوان در زخمهای مرحله ۴ یک وضعیت بسیار خطرناک است که درمان آن ماهها طول میکشد.
توجه حیاتی: تجویز و انتخاب نوع آنتیبیوتیک (چه خوراکی و چه موضعی) باید حتماً توسط پزشک متخصص و بر اساس کشت زخم صورت گیرد تا از خطر مقاومت آنتیبیوتیکی جلوگیری شود.
برای زخم بستر چی خوبه؟
باید در نظر داشت که زخمهای عمیق نیاز به مداخلات تخصصی دارند، اما برخی روشهای سنتی میتوانند در مراحل اولیه یا به عنوان درمان کمکی، تحت نظارت متخصص، مفید باشند.
- عسل درمانی: عسل به دلیل خواص ضد باکتریایی قوی و ضدالتهابی شناخته شده است و میتواند در درمان زخمهای بستر خفیف مؤثر باشد. اما نکته تخصصی این است که حتماً باید از عسلهای با گرید پزشکی و استریل استفاده شود. عسلهای خوراکی ممکن است حاوی آلودگیها یا قند اضافی باشند که به بستر زخم آسیب میزند.
- زردچوبه: ماده فعال کورکومین در زردچوبه خاصیت ضد التهابی و آنتیباکتریال دارد و میتواند به تسریع ترمیم کمک کند. با این حال، همانند عسل، باید مراقب بود که پودر زردچوبه مصرفی کاملاً استریل باشد و صرفاً به عنوان یک روش کمکی در کنار پانسمان تخصصی استفاده شود.
هشدار جدی در مورد خشک کردن زخم:
یکی از رایجترین اشتباهات مراقبتی در منزل، تلاش برای “خشک نگه داشتن” زخم، گاهی با استفاده از سشوار یا پوشاندن با گاز خشک است. این رویکرد کاملاً اشتباه است و درمان مدرن زخم بر ایجاد یک محیط مرطوب (Moist Wound Healing) متکی است. خشک کردن زخم با سشوار یا گاز خشک، بافتهای زنده در حال ترمیم را از بین برده، فرآیند التیام را متوقف میکند و به بافت آسیب میرساند.
داروهای مضر برای زخم بستر
برای زخم بستر چه دارویی خوب است؟ و چه دارو هایی مضر است ؟برخی از داروها یا محصولات ممکن است برای زخم بستر مناسب نباشند و حتی به جای کمک به بهبود زخم، باعث تأخیر در درمان یا بدتر شدن وضعیت شوند. مصرف این داروها بدون مشاوره با پزشک میتواند برای زخمهای بستر مضر باشد. برخی از داروها و محصولات مضر برای زخم بستر عبارتند از:
۱. پمادهای کورتیکواستروئیدی:
پمادهای حاوی کورتیکواستروئیدها (مانند هیدروکورتیزون) اگرچه ممکن است برای کاهش التهاب پوست استفاده شوند، اما برای زخمهای بستر مناسب نیستند. این داروها میتوانند باعث نازک شدن پوست شوند و از ترمیم طبیعی زخم جلوگیری کنند.
۲. آنتیبیوتیکهای موضعی بیش از حد:
استفاده بیرویه از آنتیبیوتیکهای موضعی مانند نئومایسین یا پلیمیکسین ممکن است باعث تحریک پوست، حساسیت یا حتی مقاومت باکتریها شود. بهتر است آنتیبیوتیکها تنها با دستور پزشک و در موارد عفونت استفاده شوند.
۳. الکل یا محصولات ضدعفونیکننده قوی:
استفاده از الکل یا محصولات ضدعفونیکننده قوی مانند پراکسید هیدروژن برای تمیز کردن زخمها ممکن است به بافتهای سالم آسیب بزند و فرآیند ترمیم را کند کند.
۴. پودرهای جاذب یا خشککننده:
استفاده از پودرها و محصولات خشککننده میتواند باعث خشک شدن بیش از حد زخم و جلوگیری از ایجاد رطوبت مناسب برای ترمیم شود. زخمهای بستر نیاز به محیط مرطوب کنترلشده برای بهبود بهتر دارند.
۵. پمادهای روغنی:
پمادهای روغنی غلیظ میتوانند جلوی جریان هوا به زخم را بگیرند و باعث افزایش رشد باکتریها شوند. این نوع پمادها ممکن است باعث بدتر شدن زخم شوند.
مصرف هر گونه دارو برای زخم بستر باید با مشاوره پزشک انجام شود تا از بروز عوارض جانبی و آسیبهای بیشتر جلوگیری شود.
راه های پیشگیری از زخم بستر
پیشگیری از زخم بستر برای بیمارانی که مدت طولانی بیحرکت هستند یا محدودیتهای حرکتی دارند، بسیار مهم است. رعایت اقدامات پیشگیرانه میتواند از بروز زخمهای فشاری جلوگیری کند یا از پیشرفت آنها به مراحل شدیدتر جلوگیری نماید. برخی از راههای پیشگیری از زخم بستر عبارتند از:
۱. تغییر مرتب وضعیت بدن:
تغییر وضعیت بیمار حداقل هر دو ساعت یک بار برای کاهش فشار بر نواحی حساس بدن بسیار مؤثر است. این تغییر وضعیت باید به گونهای باشد که فشار از روی نواحی پرخطر مانند پشت، باسن و پاشنه برداشته شود.
۲. استفاده از تشکهای ضد زخم بستر:
استفاده از تشکهای مخصوص ضد زخم بستر (تشکهای هوا یا فوم) کمک میکند تا فشار به طور یکنواخت روی بدن توزیع شود و از تمرکز فشار در یک نقطه جلوگیری شود.
۳. حفظ بهداشت و خشک نگهداشتن پوست:
تمیز و خشک نگهداشتن پوست بسیار مهم است. رطوبت ناشی از تعریق یا بیاختیاری ادرار میتواند پوست را مستعد زخم کند، بنابراین استفاده از پودرهای محافظ و تعویض مرتب لباسها و ملحفهها ضروری است.
۴. استفاده از بالشتکهای مخصوص:
قرار دادن بالشتکهای نرم در زیر نواحی حساس بدن مانند پاشنهها، آرنجها و باسن میتواند به کاهش فشار کمک کند.
۵. تغذیه مناسب:
تغذیه مناسب با پروتئینها، ویتامینها (به ویژه ویتامین C و E) و مواد معدنی مانند روی و آهن میتواند به تقویت پوست و بهبود سریعتر زخمها کمک کند. مصرف آب کافی نیز بسیار اهمیت دارد تا پوست هیدراته و سالم بماند.
۶. مراقبت از پوست:
بررسی روزانه پوست برای شناسایی علائم اولیه زخم بستر، مانند قرمزی یا نازک شدن پوست، ضروری است. در صورت مشاهده هرگونه علائم، باید سریعاً اقدامات لازم انجام شود.
۷. فعالیت فیزیکی:
حتی انجام حرکات ساده یا فیزیوتراپی منظم برای بهبود جریان خون و تقویت عضلات بیمار میتواند خطر بروز زخم بستر را کاهش دهد.
۸. کنترل بیماریهای زمینهای:
کنترل بیماریهای مزمن مانند دیابت و حفظ گردش خون مناسب از طریق مدیریت فشار خون و مصرف داروهای مناسب میتواند از بروز زخم بستر جلوگیری کند. رعایت این نکات میتواند بهطور قابل توجهی خطر ابتلا به زخم بستر را کاهش داده و سلامت بیمار را حفظ کند.
خدمات درمان زخم بستر در منزل
خدمات درمان زخم بستر در منزل یکی از گزینههای مناسب برای بیمارانی است که به دلیل ناتوانی یا مشکلات حرکتی نمیتوانند به مراکز درمانی مراجعه کنند. این خدمات پس از ویزیت پزشک در منزل توسط پرستاران و متخصصان زخم ارائه میشود و شامل مجموعهای از اقدامات درمانی و پیشگیرانه برای بهبود و مدیریت زخم بستر است. برخی از خدمات درمان زخم بستر در منزل شامل موارد زیر میباشد:
۱. ارزیابی وضعیت زخم:
پرستار بیمار در منزل متخصص ابتدا زخم را ارزیابی کرده و میزان شدت آن را مشخص میکنند. بر اساس مرحله زخم، برنامه درمانی مناسب تدوین میشود.
۲. تعویض پانسمان:
تعویض مرتب پانسمان برای جلوگیری از عفونت و تسریع بهبود بسیار مهم است. پرستار پانسمانهای ضدعفونیکننده و مناسب برای هر نوع زخم (مانند پانسمانهای هیدروکلوئیدی، آلژینات یا ضد میکروبی) را به کار میبرد.
۳. تمیز کردن زخم:
زخم بستر نیاز به تمیزکاری منظم دارد تا از عفونتهای باکتریایی جلوگیری شود. پرستاران از محلولهای خاص و تکنیکهای استاندارد برای تمیز کردن استفاده میکنند.
۴. ارائه پمادها و داروهای موضعی:
پرستار میتواند از پمادها و داروهای موضعی مناسب برای تسریع بهبود زخم و کاهش عفونت استفاده کند.
۵. آموزش به بیمار و خانواده:
پرستاران به خانوادهها آموزش میدهند که چگونه از بیمار مراقبت کنند، وضعیت بدن بیمار را به طور منظم تغییر دهند، و تغذیه مناسب را برای بهبود زخم بستر فراهم کنند.
۶. تغییر وضعیت بیمار:
یکی از اقدامات مهم برای جلوگیری از بدتر شدن زخم بستر، تغییر مداوم وضعیت بیمار است. پرستاران به طور منظم وضعیت بدن بیمار را تغییر میدهند تا فشار از روی نواحی آسیبدیده برداشته شود.
۷. ارائه مشاوره تغذیه:
تغذیه مناسب نقش مهمی در بهبود زخم بستر دارد. متخصصان تغذیهای که همراه با پرستاران کار میکنند، رژیم غذایی غنی از پروتئین، ویتامینها و مواد معدنی را برای بیمار توصیه میکنند.
۸. استفاده از تجهیزات خاص:
در صورت نیاز، تجهیزات خاصی مانند تشک مواج و بالشتکهای خاص برای کاهش فشار بر نواحی حساس بدن به کار میرود.
خدمات درمان زخم بستر در منزل به بیمار کمک میکند تا در محیط راحت خود، با مراقبت حرفهای، روند بهبودی خود را طی کند و از پیشرفت زخم جلوگیری شود.
درمان زخم بستر عمیق در منزل
وقتی زخم به مرحله ۳ یا ۴ میرسد، مراقبتهای معمول کافی نیستند و درمان باید با استفاده از تکنولوژیهای پیشرفته و تهاجمیتر در منزل انجام شود.
وکیوم تراپی زخم (NPWT) و تاثیر آن بر زخمهای حفرهای
وکیوم تراپی با فشار منفی (Negative Pressure Wound Therapy) یا NPWT، یکی از متدهای نوین و سریع برای درمان زخمهای مزمن و حفرهای (مانند زخم بستر عمیق) است. این روش درمانی، زمان بهبودی زخمهای پیچیده را به طور چشمگیری کاهش میدهد و متخصصان به دنبال “سریعترین درمان” برای زخمهای عمیق، اغلب این متد را توصیه میکنند.
نحوه کارکرد NPWT:
- اعمال مکش: یک دستگاه پمپ وکیوم، فشار منفی کنترلشدهای (خلاء ملایم) را از طریق یک فوم پانسمان و تیوب، روی زخم اعمال میکند.
- خروج مایعات اضافی: این مکش، ترشحات اضافی زخم (اگزودا) را خارج کرده و التهاب و تورم موضعی را به شدت کاهش میدهد. حذف این مایعات به کاهش بار باکتریایی کمک میکند.
- افزایش جریان خون و ترمیم: فشار منفی، جریان خون موضعی را بهینه کرده، اکسیژنرسانی و انتقال مواد مغذی به بستر زخم را بهبود میبخشد.
- نزدیک کردن لبههای زخم: مکش مداوم به نزدیک شدن لبههای زخمهای باز و حفرهای کمک میکند و سرعت جوش خوردن را افزایش میدهد.
دبریدمان، اوزون تراپی و لیزر درمانی برای درمان قطعی زخم بستر عمیق
سنگ بنای درمان زخمهای عمیق، حذف کامل بافت مرده یا سیاه (نکروز) است. بافت مرده مانع اصلی ترمیم است و محیطی ایدهآل برای رشد باکتریها فراهم میکند. این فرآیند به نام دبریدمان شناخته میشود.
اهمیت دبریدمان: بدون برداشتن بافت مرده، هیچ پانسمان نوین یا داروی موضعی نمیتواند به بستر زخم دسترسی پیدا کرده و ترمیم را آغاز کند. متخصص زخم بهترین روش دبریدمان را انتخاب میکند: دبریدمان جراحی (سریعترین روش برای حذف حجم زیاد)، آنزیمی (با استفاده از پمادها)، یا اتولیتیک (با پانسمانهای مرطوب).
متدهای کمک درمانی نوین:
- اوزون تراپی (Ozone Therapy): این روش با استفاده از گاز ازون (O3)، به دلیل خاصیت ضدعفونیکنندگی بسیار قوی، به کاهش بار باکتریایی زخم و تحریک سلولی کمک میکند. اوزون تراپی اغلب برای زخمهای مقاوم به درمان و زخمهای عفونی استفاده میشود.
- لیزر درمانی: میتواند به صورت موضعی برای تحریک گردش خون و کلاژنسازی در بستر زخم استفاده شود تا فرآیند ترمیم تسریع گردد.
اهمیت پروتئین، روی و ویتامین C در تغذیه بیمار
هیچ درمانی کامل نیست، مگر اینکه از داخل توسط بدن حمایت شود. تغذیه درمانی، ستون داخلی بازسازی بافت است و کمبود مواد مغذی، ترمیم را کاملاً متوقف میکند.
|
ماده مغذی |
نقش کلیدی |
مقدار مورد نیاز در زخمهای شدید |
|
پروتئین |
سنتز کلاژن، بازسازی بافت آسیبدیده، تقویت ایمنی. |
۱.۵ تا ۳.۰ گرم به ازای هر کیلوگرم وزن بدن در روز. |
|
ویتامین C |
ضروری برای تولید کلاژن و تقویت ساختار بافت. |
نیاز به مکملیاری روزانه در زخمهای حاد. |
|
روی (Zinc) |
تسریع تقسیم سلولی، تقویت عملکرد گلبولهای سفید. |
در صورت تشخیص کمبود، نیاز به مکمل. |
|
کالری (انرژی) |
جلوگیری از تحلیل عضلات برای تامین انرژی، تامین سوخت حیاتی ترمیم. |
۲۵ تا ۳۰ کالری به ازای هر کیلوگرم وزن بدن. |
نکته حیاتی پروتئین: در بیماران مبتلا به زخم بستر، نیاز بدن به پروتئین میتواند تا سه برابر حالت عادی افزایش یابد. اگر این میزان پروتئین تأمین نشود، بدن پروتئین مورد نیاز برای ترمیم زخم را از عضلات سالم تأمین میکند (کاتابولیسم)، که منجر به کاهش وزن و تضعیف شدید بیمار میشود. مشورت با متخصص تغذیه برای محاسبه دقیق این نیازها ضروری است.
نکات مهم در رابطه با درمان زخم بستر
درمان زخم بستر نیازمند رعایت نکات مهمی است تا بهبودی سریعتر حاصل شود و از بدتر شدن زخم جلوگیری گردد. برای زخم بستر چه دارویی خوب است؟ سوالی که باید جواب آن را با اشاره به نکات مهم درمانی پاسخ داد. در اینجا به برخی از نکات کلیدی در رابطه با درمان زخم بستر اشاره شده است:
۱. تشخیص سریع و شروع درمان:
هرچه زخم بستر زودتر شناسایی شود، درمان آن سادهتر خواهد بود. مشاهده علائم اولیه مانند قرمزی، تورم یا نازک شدن پوست باید به سرعت مورد بررسی و درمان قرار گیرد.
۲. تمیز نگه داشتن زخم:
تمیز کردن منظم زخم با استفاده از محلولهای ضدعفونیکننده مناسب از اهمیت بالایی برخوردار است. این کار از عفونت جلوگیری کرده و روند بهبود را تسریع میبخشد.
۳. تعویض مرتب پانسمان:
پانسمان زخم باید به طور مرتب تعویض شود. استفاده از پانسمانهای مدرن مانند پانسمانهای هیدروکلوئیدی و ضد میکروبی میتواند به بهبود سریعتر زخم و جلوگیری از عفونت کمک کند.
۴. تغذیه مناسب:
یک رژیم غذایی غنی از پروتئین، ویتامینها و مواد معدنی مانند روی و ویتامین C برای تقویت سیستم ایمنی بدن و ترمیم بافتها بسیار حیاتی است. آب کافی نیز باید مصرف شود تا پوست هیدراته باقی بماند.
۵. کاهش فشار بر ناحیه زخم:
برای جلوگیری از بدتر شدن زخم بستر، باید فشار از ناحیه آسیبدیده برداشته شود. استفاده از تشکهای مخصوص ضد زخم بستر و بالشتکهای حمایتی کمک میکند تا فشار بر روی زخم کاهش یابد.
۶. کنترل عفونت:
اگر زخم بستر عفونت کرده باشد، پزشک ممکن است آنتیبیوتیکهای موضعی یا خوراکی تجویز کند. تشخیص زودهنگام عفونت و درمان مناسب از گسترش آن جلوگیری میکند.
۷. مراقبتهای فیزیکی و تغییر وضعیت:
تغییر وضعیت بدن بیمار به طور منظم برای جلوگیری از ایجاد فشار مداوم بر روی یک نقطه ضروری است. این کار باید حداقل هر دو ساعت یک بار انجام شود.
۸. مشاوره با پزشک متخصص:
در صورتی که زخم بهبود نیابد یا علائم عفونت مشاهده شود، باید فوراً به پزشک مراجعه کرد. ممکن است نیاز به درمانهای تخصصیتر مانند جراحی برای زخمهای عمیقتر باشد. در صورت نیاز به مشاوره می توانید با شرکت خدمات پرستاری در منزل ارسطو در تماس باشید و از خدمات این مجموعه استفاده نمایید.
۹. مراقبت از پوست اطراف زخم:
پوست اطراف زخم نیز باید محافظت و مراقبت شود تا از آسیب بیشتر جلوگیری شود. استفاده از مرطوبکنندهها و کرمهای محافظ میتواند به این امر کمک کند.
۱۰. استفاده از داروها و پمادهای مناسب:
پمادها و کرمهای مخصوص زخم بستر مانند کلپلاست کامفیل یا پماد کیمیا میتوانند به بهبود زخم و تسریع فرآیند ترمیم کمک کنند. استفاده از این داروها باید زیر نظر پزشک باشد. رعایت این نکات میتواند به بهبود سریعتر زخم بستر کمک کند و از بروز عوارض جدیتر جلوگیری نماید.
نقش تغذیه در درمان زخم بستر
تغذیه نقش بسیار مهمی در درمان زخم بستر دارد، زیرا بدن برای ترمیم بافتهای آسیبدیده و مقابله با عفونتها به مواد مغذی نیاز دارد. برخی از نکات تغذیهای که میتواند به بهبود زخم بستر کمک کند عبارتند از:
۱. پروتئین:
پروتئینها نقش کلیدی در ترمیم بافتهای آسیبدیده دارند. کمبود پروتئین میتواند روند بهبود زخم را کند کرده و به تحلیل عضلات منجر شود. منابع خوب پروتئین شامل گوشت، تخم مرغ، لبنیات، حبوبات و مغزها هستند.
۲. ویتامین C:
ویتامین C به تولید کلاژن کمک میکند که برای بازسازی بافتهای بدن حیاتی است. این ویتامین همچنین با تقویت سیستم ایمنی بدن به پیشگیری از عفونت کمک میکند. منابع غنی از ویتامین C شامل مرکبات، فلفل دلمهای، توتها و سبزیجات سبز برگدار است.
۳. ویتامین A:
ویتامین A به حفظ سلامت پوست و بازسازی سلولها کمک میکند. این ویتامین را میتوان از منابعی مانند جگر، هویج، سیبزمینی شیرین و سبزیجات برگدار دریافت کرد.
۴. روی (Zinc):
روی به ترمیم زخم و تقویت سیستم ایمنی کمک میکند. کمبود روی ممکن است باعث تأخیر در بهبود زخم شود. منابع غذایی حاوی روی شامل گوشت، لبنیات، آجیلها و غلات کامل است.
۵. مایعات:
هیدراته نگهداشتن بدن بسیار مهم است. کمبود آب میتواند باعث خشک شدن پوست و کاهش انعطافپذیری آن شود که روند بهبود زخم را دشوارتر میکند. مصرف آب و مایعات به مقدار کافی برای حفظ رطوبت پوست ضروری است.
۶. چربیهای سالم:
چربیهای سالم مانند امگا-۳ و امگا-۶ میتوانند به کاهش التهاب و کمک به بهبود زخمها کمک کنند. این چربیها را میتوان در ماهیهای چرب، مغزها و دانهها یافت.
۷. ویتامین E:
ویتامین E نقش محافظتی در برابر آسیبهای سلولی دارد و میتواند به تسریع بهبود زخمها کمک کند. این ویتامین را میتوان از مواد غذایی مانند مغزها، دانهها و روغنهای گیاهی دریافت کرد. در مجموع، تغذیه مناسب و متعادل به بدن کمک میکند تا قدرت کافی برای مقابله با عفونت و ترمیم سریع زخمهای بستر داشته باشد. مصرف مواد مغذی به اندازه کافی و به ویژه تمرکز بر پروتئینها، ویتامینها و مواد معدنی میتواند فرآیند بهبود را تسریع کند.
آیا زخم بستر خوب میشود و درمان دارد؟
پاسخ بدون هیچ تردیدی “بله” است؛ زخم بستر در تمامی مراحل قابل درمان است. با این حال، مدت زمان بهبودی کاملاً تابعی از شدت زخم و میزان تخصصی بودن مراقبتها است
زخمهای اولیه (مراحل ۱ و ۲) معمولاً ظرف چند روز تا چند هفته با کاهش فوری فشار و پانسمانهای حمایتی بهبود مییابند. اما زخمهای عمیقتر (مراحل ۳ و ۴) مسیر طولانیتری دارند و ترمیم آنها ممکن است چندین ماه به طول بینجامد. برای این زخمهای عمیق، بهبودی به این شکل رخ میدهد که بدن بافت جدیدی به نام «بافت گرانولاسیون» (Granulation Tissue) تولید میکند. این بافت صورتی رنگ، از عمق زخم به سمت سطح رشد کرده و فضای حفره را پر میکند. مراقب باید بداند که در زخمهای مرحله ۴، فرآیند بهبودی کند است، اما اگر فشار برداشته شود و تغذیه تقویت گردد، روند ترمیم بافت به صورت پیوسته در حال انجام است.
اصول جابجایی برای حذف فشار زخم بستر
درمان سریع زخم بستر، نیازمند یک رویکرد جامع است که شامل مداخلات مکانیکی (کاهش فشار)، موضعی (پانسمان) و سیستمی (تغذیه) است. حذف یا حداقل کاهش فشار بر روی ناحیه آسیبدیده، اولین و مهمترین گام در درمان قطعی زخم بستر است. بدون این اقدام، هیچ پماد یا دارویی کارساز نخواهد بود.
- برنامه زمانبندی دقیق: برای بیمارانی که کاملاً در بستر هستند، باید حداقل هر دو ساعت یک بار (بدون استثنا، حتی در شب) وضعیت بدن آنها تغییر داده شود. برای بیمارانی که روی ویلچر مینشینند، باید هر ۱۵ دقیقه یک بار موقعیت را کمی تغییر دهند، یا حداقل هر یک ساعت یک بار کاملاً بلند شده و فشار را بردارند.
- تکنیک صحیح جابجایی (بلند کردن به جای کشیدن): برای جلوگیری از ایجاد تنش برشی (که قبلاً توضیح داده شد)، مراقب باید بیمار را هنگام تغییر وضعیت «بلند کند» و هرگز او را روی تخت «نکشد». استفاده از ملحفههای کمکی یا تجهیزات جابجایی برای اطمینان از حرکت همزمان پوست و بافتهای زیرین ضروری است.
- تجهیزات تخصصی: استفاده از تشکهای مواج (مانند مدلهای سلولی یا هوشمند) برای توزیع یکنواخت فشار و جلوگیری از تمرکز آن روی نقاط استخوانی، حیاتی است. مدلهای پیشرفتهتر این تشکها میتوانند دارای سیستمهای هشداردهنده باشند تا زمان جابجایی را به مراقب اطلاع دهند.
تمیز کردن و پانسمان تخصصی زخم بستر
هدف درمان موضعی، ایجاد یک محیط مرطوب و محافظت شده برای تحریک سلولها به ترمیم است. برخلاف تصورات قدیمی، زخم برای بهبود نباید خشک بماند.
- شستشو: تمیز کردن منظم زخم با محلولهایی مانند سرم نرمال سالین (آب نمک استریل) برای جلوگیری از عفونت و حذف ترشحات حیاتی است.
- ضد بایوفیلم: استفاده از محلولهای تخصصیتر مانند پرونتوسان که قابلیت از بین بردن بایوفیلم (پوشش مقاوم باکتریایی) را دارند، به شدت توصیه میشود. بایوفیلم مانع بزرگ ترمیم است و حذف آن با پرونتوسان میتواند سرعت بسته شدن زخم را افزایش دهد.
- ممنوعیتها: هرگز از آب شیر (به دلیل غیر استریل بودن)، الکل، ید (بتادین) یا هیدروژن پراکسید برای تمیز کردن زخم استفاده نکنید، زیرا این مواد به بافت زنده در حال ترمیم آسیب میرسانند و روند درمان را کند میکنند.
انتخاب پانسمان نوین:
پانسمان باید بر اساس مرحله زخم و میزان ترشحات انتخاب شود. استفاده از پانسمانهای گاز خشک (غیر از موارد پر کردن حفره با گاز مرطوب) به دلیل چسبیدن به بستر زخم و آسیب به بافت هنگام برداشتن، توصیه نمیشود.
|
نوع پانسمان |
مرحله زخم مناسب |
مزیت و کاربرد کلیدی |
|
هیدروکلوئیدی |
مراحل ۱ و ۲ (زخمهای سطحی با ترشح کم یا تاول) |
محافظت در برابر اصطکاک و حفظ محیط مرطوب برای دبریدمان اتولیتیک (حذف طبیعی بافت مرده). |
|
آلژینات کلسیم |
مراحل ۳ و ۴ (زخمهای حفرهای با ترشح زیاد) |
جذب بسیار بالا، تبدیل به ژل و پر کردن فضای زخمهای عمیق. |
|
فوم (Foam) |
مراحل ۲ و ۳ (زخمهای با ترشح متوسط تا زیاد) |
ایجاد بالشتک نرم برای توزیع فشار و مدیریت مؤثر ترشحات. |
درمان زخم بستر در سالمندان
سالمندان به دلیل نازکتر شدن پوست، کاهش تحرک و شیوع سوءتغذیه، در معرض خطر بیشتری برای ابتلا به زخم بستر قرار دارند [Implicit – Clinical knowledge]. درمان زخم در این گروه سنی نیازمند مدیریت چندجانبه و دقیق است:
۱. مدیریت بیاختیاری و رطوبت: رطوبت طولانیمدت ناشی از بیاختیاری ادرار و مدفوع، پوست را به سرعت تخریب میکند. برای پیشگیری و حفاظت از پوست سالم اطراف زخم، باید از کرمهای سدی (Barrier Creams) حاوی اکسید روی یا دایمتیکون استفاده کرد تا یک لایه محافظ در برابر رطوبت ایجاد شود.
۲. هیدراتاسیون و تغذیه فشرده: بدن سالمندان اغلب دچار کمآبی است که مانع جدی برای انتقال مواد مغذی به بستر زخم است. هیدراتاسیون کافی باید به شدت پایش شود. همچنین، به دلیل نیاز بالای ترمیم بافت، رژیم غذایی آنها باید شدیداً پر پروتئین، غنی از روی و ویتامین C باشد.
۳. مراقبتهای ظریف پوستی: به دلیل نازکی و شکنندگی پوست سالمندان، باید در هنگام تعویض پانسمان و استفاده از چسبها، نهایت دقت به کار گرفته شود تا پوست سالم اطراف زخم هنگام برداشتن پانسمان، کنده نشود.
آیا زخم بستر قابل درمان است؟
زخم بستر قابل درمان است، اما موفقیت در درمان بستگی به مرحله زخم و مراقبتهای مناسب دارد. زخم بستر، اگر در مراحل اولیه تشخیص داده شود، به راحتی با تغییر وضعیت بیمار، استفاده از پانسمانهای مناسب، مراقبت از پوست و تغذیه صحیح و تخصص در نگهداری از سالمند در منزل، قابل درمان است. در مراحل پیشرفتهتر، ممکن است درمان نیاز به مداخلات تخصصیتر مانند استفاده از داروها، پانسمانهای پیشرفته، و حتی جراحی داشته باشد.
مراحل اولیه زخم بستر (مرحله ۱ و ۲) با تمیز نگه داشتن زخم، کاهش فشار بر ناحیه آسیبدیده و استفاده از پمادها و پانسمانهای مناسب معمولاً به خوبی درمان میشوند. اما اگر زخم به مراحل عمیقتر (مرحله ۳ و ۴) برسد، ممکن است نیاز به جراحی برای ترمیم بافت آسیبدیده و جلوگیری از عفونتهای جدی باشد.
علاوه بر این، نقش پیشگیری بسیار مهم است. با رعایت نکات پیشگیرانه مانند تغییر مرتب وضعیت بیمار، استفاده از تشکهای ضد زخم بستر و تغذیه مناسب میتوان از بروز زخم بستر جلوگیری کرد یا از تشدید آن ممانعت نمود.
برای عفونت زخم بستر و عوارض آن، فوراً تماس بگیرید (هشدار سپسیس)
زخم بستر اگر عفونی شود و درمان به تأخیر بیفتد، میتواند عوارض تهدیدکننده حیات ایجاد کند. خطرناکترین این عوارض، سپسیس (عفونت خون) است. ثمپیس زمانی رخ میدهد که باکتریها از زخم به جریان خون نفوذ کرده و شروع به حمله به اندامهای حیاتی میکنند، که میتواند منجر به شوک سپتیک و مرگ شود.
علائم هشداردهنده که نیاز به تماس فوری با متخصص ارسطو دارند:
- تب بالا و لرز شدید یا تعریق زیاد.
- گیجی، سرگردانی، یا خوابآلودگی غیرمعمول در بیمار.
- درد شدید و ناگهانی در ناحیه زخم یا اطراف آن.
- بوی بسیار بد از زخم، یا ترشح چرکی با حجم زیاد.
- علائم عمومی مانند افت ناگهانی فشار خون یا ضربان قلب تند.
در صورت مشاهده هر یک از این علائم، فوریت پزشکی وجود دارد. متخصصین زخم میتوانند به سرعت وضعیت بیمار را ارزیابی کرده و مداخلات لازم (مانند شروع آنتیبیوتیک تزریقی یا دبریدمان اضطراری) را آغاز کنند.
نتیجهگیری و توصیههای نهایی
درمان موفق زخم بستر نیازمند صبر، دقت و رویکردی چندجانبه است که فراتر از یک پانسمان ساده است. سه محور اصلی درمان قطعی عبارتند از: کاهش فشار مکانیکی به صورت مستمر و صحیح (به خصوص جلوگیری از تنش برشی)، مدیریت موضعی با استفاده از پانسمانهای نوین برای ایجاد محیط مرطوب و حذف بافت مرده (دبریدمان)، و حمایت درونی از طریق تغذیه غنی از پروتئین، روی و ویتامین C. در مواجهه با زخمهای عمیق یا علائم عفونت (مانند تب یا گیجی)، باید فوراً با متخصص زخم مشورت کرد، زیرا عدم درمان به موقع میتواند به عوارض جدی و تهدیدکننده حیات مانند سپسیس منجر شود. استفاده از خدمات تخصصی در منزل، مانند ارزیابی و درمان NPWT توسط متخصصان، میتواند مؤثرترین و سریعترین راهکار برای بهبود زخمهای پیچیده باشد.
پرسش و پاسخ متداول (FAQ)
آیا دلمه سیاه روی زخم بستر نشانه خوبی است؟
خیر، دلمه سیاه (اسکار یا نکروز) در زخم بستر، بافت مردهای است که باید برداشته شود. این بافت نه تنها مانع ترمیم بستر زخم است، بلکه میتواند عفونت را در زیر خود پنهان کند. متخصص زخم بافتهای نکروتیک را حذف میکند تا فرآیند ترمیم آغاز شود.
چگونه میتوان زخم بستر را در منزل تمیز کرد؟
برای تمیز کردن زخم، باید از محلولهای استریل استفاده کنید. بهترین گزینهها شامل سرم نرمال سالین (آب نمک استریل) یا محلولهای ضد بایوفیلم مانند پرونتوسان است که هم زخم را تمیز میکنند و هم بستر آن را برای پانسمان آماده میسازند. استفاده از مواد شیمیایی مانند بتادین یا الکل به بافت سالم آسیب میزند و توصیه نمیشود.
پانسمان زخم بستر هر چند روز باید تعویض شود؟
تعویض پانسمان به نوع آن و میزان ترشحات زخم بستگی دارد. پانسمانهای نوین مانند هیدروکلوئید یا فوم، معمولاً هر ۲ تا ۳ روز یک بار (در صورت عدم اشباع شدن کامل) تعویض میشوند. اگر زخم دارای ترشح زیاد یا عفونت باشد، تعویض باید روزانه یا حتی مکررتر انجام شود.
آیا میتوان برای جلوگیری از زخم بستر، نواحی در معرض خطر را ماساژ داد؟
خیر، اگر یک ناحیه قرمز شده است (مرحله ۱)، ماساژ دادن میتواند به بافتهای زیرین آسیب بیشتری بزند [Implicit – Clinical standard]. بهترین اقدام برای پیشگیری و درمان مراحل اولیه، حذف کامل فشار از آن ناحیه و محافظت از پوست است.
آیا تمام زخمهای بستر عمیق به جراحی نیاز دارند؟
خیر. اگرچه زخمهای مرحله ۴ با درگیری استخوانی ممکن است نیاز به دبریدمان جراحی یا پیوند پوست داشته باشند، بسیاری از زخمهای عمیق را میتوان با متدهای پیشرفته غیرتهاجمی مانند وکیوم تراپی (NPWT)، دبریدمانهای تخصصی در منزل و حمایت تغذیهای قوی، بدون نیاز به جراحی گسترده، بهبود بخشید.